
Asma
Acerca de este escuelas selección Wikipedia
Esta selección se hace para las escuelas por caridad para niños leer más . Madres SOS cada aspecto después de un una familia de niños apadrinados .
| Asma | |
|---|---|
| Clasificación y recursos externos | |
| CIE- 10 | J 45 |
| CIE- 9 | 493 |
| OMIM | 600807 |
| DiseasesDB | 1006 |
| MedlinePlus | 000141 |
| Medcenter | med / 177 emerg / 43 |
| MeSH | C08.127.108 |
El asma es una crónico condición que implica la sistema respiratorio en el que la vías respiratorias de vez en cuando se contraigan, se convierten en inflamado, y se alinean con cantidades excesivas de moco, a menudo en respuesta a uno o más disparadores. Estos episodios pueden ser desencadenados por cosas tales como la exposición a un estimulante del medio ambiente como un alérgenos, el humo ambiental del tabaco, aire frío o caliente, el perfume, la caspa de mascotas, la humedad del aire, ejercicio o esfuerzo, o emocional estrés. En los niños, los desencadenantes más comunes son enfermedades virales tales como los que causan el resfriado común . Este estrechamiento de las vías respiratorias causas síntomas tales como sibilancias, dificultad para respirar, opresión en el pecho, y tos. La constricción de las vías respiratorias responde a broncodilatadores. Entre los episodios, la mayoría de los pacientes sienten bien pero pueden tener síntomas leves y pueden permanecer con falta de aliento después de hacer ejercicio por periodos largos de tiempo que el individuo no afectado. Los síntomas del asma, que pueden variar de leves a vida o muerte, por lo general se pueden controlar con una combinación de fármacos y cambios ambientales.
La atención pública en la mundo desarrollado se ha centrado recientemente en el asma debido a su rápido aumento prevalencia, que afecta hasta a una de cada cuatro niños de la ciudad.
Signos y síntomas
En algunas personas el asma se caracteriza por la alteración respiratoria crónica. En otros, es una enfermedad intermitente caracterizado por presentar síntomas episódicos que puedan resultar de una serie de eventos de activación, incluyendo la infección del tracto respiratorio superior, el estrés, los alérgenos del aire, los contaminantes del aire (como humo o vapores de tráfico), o el ejercicio. Algunos o todos los siguientes síntomas pueden estar presentes en las personas con asma: disnea, sibilancias, estridor, tos, una incapacidad para el esfuerzo físico. Algunos asmáticos que tienen una intensa falta de aliento y el endurecimiento de los pulmones nunca sibilancias o tienen estridor y sus síntomas pueden confundirse con una Enfermedad de tipo EPOC.
Una exacerbación aguda de asma que comúnmente se conoce como un ataque de asma. Las características clínicas de un ataque son falta de aire ( disnea) y, o bien sibilancias o estridor. Aunque el primero es "a menudo considerado como el sine qua non del asma ", algunos pacientes presentan principalmente con tos, y en las últimas etapas de un ataque, el movimiento del aire puede estar tan deteriorada que no sibilancias puede ser escuchado. Cuando está presente la tos a veces puede producir clara esputo. El inicio puede ser repentino, con una sensación de opresión en el pecho, dificultad para respirar, sibilancias y se produce (principalmente al vencimiento, pero puede ser tanto en fases respiratorias).
Los signos de un episodio asmático incluyen sibilancias, espiración prolongada, una frecuencia cardíaca rápida ( taquicardia), ruidos pulmonares rhonchous (audibles a través de un estetoscopio), la presencia de una pulso paradójico (un pulso que es más débil durante la inhalación y más fuerte durante la exhalación), y el exceso de inflación del pecho. Durante un ataque de asma grave, el accesorio músculos de la respiración (esternocleidomastoideo y los músculos escalenos del cuello) se pueden utilizar, mostrada como en dibujo de tejidos entre las costillas y por encima de la esternón y clavículas.
Durante los ataques muy severos, una víctima del asma puede volverá azul por falta de oxígeno, y puede experimentar dolor en el pecho o incluso la pérdida de conciencia. Justo antes de la pérdida de la conciencia, existe la posibilidad de que el paciente se sentirá entumecimiento en las extremidades y las palmas puede empezar a sudar. Pies de la persona pueden llegar a ser frío helado. Ataques de asma severos, que pueden no ser sensibles a los tratamientos estándar ( estado asmático), son potencialmente mortal y puede llevar a un paro respiratorio y la muerte. A pesar de la gravedad de los síntomas durante un episodio asmático, entre los ataques de un asmático puede mostrar pocos o incluso ningún signo de la enfermedad.
Causa
El asma es causada por una compleja interacción de factores ambientales y genéticos que los investigadores no entienden por completo todavía. Estos factores también pueden influir en la gravedad de asma de una persona es y lo bien que responden a la medicación. Al igual que con otras enfermedades complejas, muchos factores ambientales y genéticos han sugerido como causas del asma, pero no todos ellos se han replicado. Además, como los investigadores desenredar las complejas causas del asma, cada vez es más evidente que ciertos factores ambientales y genéticos sólo pueden afectar el asma cuando se combinan.
Ambiental
Muchos ambiental factores de riesgo han sido asociados con el asma, pero algunos destacan como así replican-o que tienen una meta-análisis de varios estudios para apoyar su asociación directa:
- Pobre la calidad del aire, de la contaminación del tráfico o altos de ozono niveles, se ha asociado repetidamente con aumento del asma morbilidad y tiene una asociación sugerida con el desarrollo de asma que requiere de mayor investigación.
- El humo del tabaco, el consumo de cigarrillos, especialmente de la madre, se asocia con un alto riesgo de la prevalencia del asma y la morbilidad del asma, sibilancias, y las infecciones respiratorias.
- Las infecciones respiratorias virales a una edad temprana, junto con sus hermanos y la exposición guardería, pueden tener un efecto protector contra el asma, aunque se han producido resultados controvertidos, y esta protección puede depender del contexto genético.
- Antibiótico uso temprano en la vida se ha relacionado con el desarrollo de asma en varios ejemplos; se cree que los antibióticos hacen susceptible al desarrollo de asma porque modifican la flora intestinal, y por lo tanto el sistema inmune (tal como se describe por la hipótesis de la higiene).
- Cesáreas se han asociado con el asma en comparación con el parto vaginal; un meta-análisis encontró un aumento del 20% en la prevalencia del asma en los niños nacidos por cesárea en comparación con aquellos que no lo eran. Se propuso que esto es debido a la exposición bacteriana modificada durante la cesárea en comparación con el parto vaginal, que modifica el sistema inmune (tal como se describe por la hipótesis de la higiene).
- Psicológico estrés por parte de los cuidadores de un niño se ha asociado con el asma, y es un área de investigación activa. El estrés puede modificar las conductas que afectan el asma, como fumar, pero la investigación sugiere que el estrés tiene otros efectos también. Hay una creciente evidencia de que el estrés puede influir en el asma y otras enfermedades por influir en el sistema inmune.
La hipótesis de la higiene es una teoría sobre la causa del asma y otras enfermedades alérgicas, y se apoya en datos epidemiológicos para el asma. Por ejemplo, la prevalencia del asma ha ido en aumento en los países desarrollados, junto con un mayor uso de antibióticos, las cesáreas, y productos de limpieza. Todas estas cosas pueden afectar negativamente a la exposición a las bacterias beneficiosas y otros moduladores del sistema inmunológico que son importantes durante el desarrollo, y por lo tanto puede causar mayor riesgo de asma y alergia.
Genético
Más de 100 genes han sido asociados con el asma en al menos una estudio de asociación genética. Sin embargo, como con todos los estudios de asociación, la replicación es importante antes de la variación genética (tal como una polimorfismo de un solo nucleótido, o SNP) en un determinado gen se cree que influir en el asma. Hasta finales de 2005, 25 genes se han asociado con el asma en seis o más poblaciones separadas:
|
|
|
|
|
Muchos de estos genes están relacionados con el sistema inmune o para la modulación de la inflamación. Sin embargo, incluso entre esta lista de genes altamente replicados asociados con el asma, los resultados no han sido consistentes entre todas las poblaciones que han sido probados. Esto indica que estos genes no están asociados con el asma en todas las condiciones, y que los investigadores tienen que hacer más investigación para averiguar las complejas interacciones que causan asma.
Las interacciones genético-ambientales
La investigación sugiere que algunas variantes genéticas sólo pueden causar asma cuando se combinan con las exposiciones ambientales específicas, y de otra manera no puede ser factores de riesgo para el asma.
El CD14 SNP C-159T y exposición a la endotoxina son un ejemplo bien replicado de una interacción gen-ambiente que está asociado con el asma. La exposición a endotoxinas varía de persona a persona y puede provenir de varias fuentes ambientales, como el humo ambiental del tabaco, los perros, y las granjas. Los investigadores han encontrado que el riesgo de cambios de asma basado en una persona de genotipo en CD14 C-159T y el nivel de exposición a la endotoxina.
| Los niveles de endotoxina | Genotipo CC | Genotipo TT |
|---|---|---|
| La alta exposición | Riesgo bajo | Alto riesgo |
| Bajo la exposición | Alto riesgo | Riesgo bajo |
Fisiopatología
En el asma, la constricción de las vías respiratorias se produce debido a broncoconstricción y bronquial inflamación. Broncoconstricción es el estrechamiento de las vías respiratorias en la pulmones debido al endurecimiento de los alrededores músculo liso. Inflamación bronquial también causa el estrechamiento debido a edema y la inflamación causada por una respuesta inmune a los alérgenos.
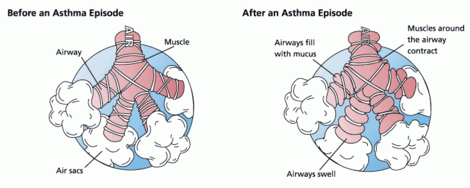
Broncoconstricción
Durante un ataque de asma, inflamación vías respiratorias reaccionan a los desencadenantes ambientales como el humo, el polvo o el polen. Las vías respiratorias se estrechan y producen exceso mucosidad, lo que dificulta la respiración. En esencia, el asma es el resultado de una respuesta inmune en el vías aéreas bronquiales.
Las vías respiratorias de los asmáticos son " hipersensibles "a ciertos desencadenantes, también conocidos como estímulos (véase más adelante). En respuesta a la exposición a estos desencadenantes, la bronquios (vías respiratorias grandes) Contrato en espasmo (un "ataque de asma"). La inflamación pronto sigue, que conduce a un estrechamiento adicional de las vías respiratorias y excesiva la producción de moco, lo que conduce a la tos y otras dificultades respiratorias.
El calibre normal de los bronquios es mantenido por un funcionamiento equilibrado de estos sistemas, que ambos operan reflexivamente. El bucle reflejo parasimpático consta de terminaciones nerviosas aferentes que se originan bajo el revestimiento interior de los bronquios. Siempre que se estimulan estas terminaciones nerviosas aferentes (por ejemplo, por el polvo, aire frío o humos) impulsos viajan al centro vagal tallo cerebral, luego por la vía aferente vagal para alcanzar de nuevo el bronquio. La acetilcolina se libera de las terminaciones nerviosas aferentes. Este acetilcolina resultados en la formación excesiva de fosfato Guanina Mono cíclico (GMP). Esto inicia la broncoconstricción.
Inflamación bronquial
Los mecanismos detrás de asma alérgica, es decir, asma resultantes de una respuesta inmune a la inhalación alérgenos son la mejor entendidos de los factores causales. En ambos asmáticos y no asmáticos, los alérgenos que encuentran su camino hacia el interior inhalado vías respiratorias son ingerido por un tipo de célula conocido como células presentadoras de antígeno, o APC. APC entonces "actual" piezas del alergeno a otros del sistema inmune las células. En la mayoría de las personas, estas otras células inmunes ( T H 0 células) "cheque" y suele ignorar las moléculas alergénicas. En los asmáticos, sin embargo, estas células transformarse en otro tipo de célula (TH2), por razones que no se entienden bien. Las células resultantes T H 2 activan un brazo importante del sistema inmune, conocido como el sistema inmune humoral. El sistema inmunológico humoral produce anticuerpos contra el alergeno inhalado. Más tarde, cuando un asmático inhala el mismo alergeno, estos anticuerpos "reconocen" y activan una la respuesta humoral. La inflamación: productos químicos se producen que causa que las vías respiratorias se estrechan y suelte más moco, y el brazo mediada por células del sistema inmune se activa. La respuesta inflamatoria es responsable de las manifestaciones clínicas de un ataque de asma.
Los estímulos
- Los alérgenos de la naturaleza, por lo general inhalados, que incluyen residuos de plagas domésticas comunes, como la ácaros del polvo doméstico y cucaracha, polen de hierba, moho esporas, y mascota células epiteliales;
- Cubierta la contaminación del aire de compuestos orgánicos volátiles, incluyendo perfumes y productos perfumados. Los ejemplos incluyen jabón, detergente líquido, detergente, suavizante de telas, pañuelos de papel, toallas de papel, papel higiénico, champú, laca, gel para el cabello, cosméticos, crema facial, crema solar, desodorante, colonia, crema de afeitar, loción para después del afeitado, ambientador y velas, y productos como la pintura a base de aceite.
- Los medicamentos, incluyendo la aspirina , β-adrenérgicos antagonistas (bloqueadores beta), y penicilina.
- Alergias a los alimentos tales como la leche , el maní y los huevos . Sin embargo, el asma es rara vez el único síntoma, y no todas las personas con alimentos u otras alergias tienen asma.
- El uso de combustibles fósiles relacionados alergénico contaminación del aire , como el ozono , el smog , smog de verano, dióxido de nitrógeno, y dióxido de azufre, que se cree que es una de las principales razones de la alta prevalencia de asma en areas urbanas.
- Varios compuestos industriales y otros productos químicos, en particular sulfitos; clorados piscinas generan cloraminas-monocloramina (NH 2 Cl), dicloramina (NHCl 2) y tricloramina (NCl 3) -en el aire alrededor de ellos, que son conocidos para inducir asma.
- Primera infancia infecciones , especialmente virales infecciones respiratorias. Sin embargo, las personas de cualquier edad pueden tener asma desencadenada por los resfriados y otras infecciones respiratorias a pesar de sus estímulos normales podrían ser de otra categoría (por ejemplo polen) y ausente en el momento de la infección. En muchos casos, el asma significativa ni siquiera se puede producir hasta que la infección respiratoria se encuentra en su fase menguante, y la persona que está aparentemente mejorando. El ochenta por ciento de los ataques de asma en los adultos y el 60% en los niños son causadas por virus respiratorios.
- El ejercicio o el uso intenso de las vías respiratorias. Los efectos de que difieren algo de los de los otros factores desencadenantes, ya que son breves. Se sabe que hacer ejercicio regularmente realmente ayuda a curar el asma.
- Hormonales cambios en las adolescentes y las mujeres adultas asociados con su ciclo menstrual puede conducir a un empeoramiento del asma. Algunas mujeres también experimentan un empeoramiento de su asma durante el embarazo , mientras que otros no encuentran cambios significativos, y en otras mujeres de su asma mejoran durante el embarazo.
- El estrés emocional que está mal entendida como un disparador. El estrés emocional puede afectar la respiración temporalmente, sin embargo a diferencia de algo, como problemas del corazón, no está claro si tiene algún efecto a largo plazo.
- El clima frío puede hacer que sea más difícil para los asmáticos a respirar. Ya sea de gran altitud ayuda o empeora el asma es discutible y puede variar de persona a persona.
Patogenesia
El problema fundamental en el asma parece ser inmunológico: los niños pequeños en las primeras etapas de la demostración asma signos de inflamación excesiva en sus vías respiratorias. Hallazgos epidemiológicos dan pistas sobre la patogenia: la incidencia del asma parece ir en aumento en todo el mundo, y el asma es ahora mucho más común en los países ricos.
En 1968 Andor Szentivanyi describió por primera vez la Teoría adrenérgico beta de asma; en el que el bloqueo de los receptores beta-2 de las células musculares lisas pulmonares causa el asma. Teoría adrenérgico beta de Szentivanyi es un clásico de la citación y se ha citado más veces que cualquier otro artículo en la historia de la revista Journal of Allergy.
En 1995 Szentivanyi y sus colegas demostraron que la IgE bloquea receptores beta-2. Desde sobreproducción de IgE es central para todas las enfermedades atópicas, este fue un momento decisivo en el mundo de la alergia.
La Teoría betaadrenérgico ha sido citado en la beca de tales investigadores señalados como Richard F. Lockey (ex presidente de la Academia Americana de Alergia, Asma e Inmunología), Charles Reed (Jefe de Alergia en la Escuela Médica Mayo), y Craig Venter (Proyecto Genoma Humano).
John P. McGovern, presidente de la Asociación Americana de Alergia nominado Szentivanyi para el Premio Nobel 1968 en Medicina, en reconocimiento de la Teoría beta adrenérgicos.
En 2006, investigadores de la Escuela Médica de Harvard, encontró evidencia de que el asma es causada por un exceso de proliferación de un tipo especial de células natural "asesino".
El asma y apnea del sueño
Se reconoce cada vez con mayor frecuencia, que los pacientes que tienen tanto la apnea obstructiva del sueño (AOS) y el asma bronquial, a menudo mejoran enormemente cuando la apnea del sueño es diagnosticada y tratada. CPAP no es eficaz en pacientes con sólo el asma nocturna.
El asma y la enfermedad por reflujo gastroesofágico
Si la enfermedad de reflujo gastro-esofágico está presente, el paciente puede tener episodios repetitivos de aspiración ácida, lo que resulta en la inflamación de las vías respiratorias y el asma "inducida por irritantes". ERGE puede ser común en el asma de difícil control, pero de acuerdo a un estudio, el tratamiento no parece afectar el asma.
Diagnóstico
El asma se define simplemente como la obstrucción reversible de las vías respiratorias. La reversibilidad se produce ya sea espontáneamente o con tratamiento. La medida básica es las tasas de flujo máximo y los siguientes criterios de diagnóstico son utilizados por el British Thoracic Society:
- Diferencia ≥20% en por lo menos tres días a la semana durante al menos dos semanas;
- Mejora ≥20% de flujo máximo después del tratamiento, por ejemplo:
- 10 minutos de inhalación β-agonista (por ejemplo, salbutamol);
- de seis semanas se inhala corticosteroides (por ejemplo, de beclometasona);
- 14 días de 30 mg prednisolona.
- Disminución ≥20% en el flujo máximo después de la exposición a un factor desencadenante (por ejemplo, ejercicio).
En muchos casos, un médico puede diagnosticar el asma sobre la base de los hallazgos típicos en la historia y el examen clínico de un paciente. El asma se sospecha fuertemente si un paciente sufre de eczema u otros alérgicas condiciones-sugiriendo un general constitución o atópica tiene una historia familiar de asma. Si bien la medición de la función de las vías respiratorias es posible que los adultos, la mayoría de los nuevos casos se diagnostican en niños que no pueden realizar este tipo de pruebas. El diagnóstico en niños se basa en una recopilación y un análisis de la paciente historia clínica y la mejora subsiguiente con un inhalada medicamento broncodilatador. En los adultos, el diagnóstico se puede hacer con una medidor de flujo máximo (que pone a prueba la restricción de las vías respiratorias), mirando tanto la diurna y cualquier variación reversibilidad siguientes inhalados broncodilatador medicamento .
Prueba de flujo máximo en reposo (o línea de base) y después del ejercicio puede ser útil, especialmente en los asmáticos jóvenes que pueden experimentar sólo asma inducida por ejercicio. Si el diagnóstico es dudoso, una más formal prueba de función pulmonar se puede realizar. Una vez que se hace un diagnóstico de asma, un paciente puede utilizar pruebas de pico medidor de flujo para controlar la gravedad de la enfermedad.
Monitoreo de asma con un medidor de flujo máximo en un curso asistencias básicos con actividades de autocontrol del asma. Lecturas de flujo pico pueden trazaron en cartas de papel gráfico junto con un registro de los síntomas o utilizar software de diagrama de flujo pico. Esto permite a los pacientes un seguimiento de sus lecturas de flujo máximo y pasan información a su médico o enfermera.
En los médicos del Servicio de Urgencias puede utilizar un capnografía que mide la cantidad de exhalado dióxido de carbono , junto con oximetría de pulso que muestra la cantidad de oxígeno disuelto en la sangre, para determinar la gravedad de un ataque de asma, así como la respuesta al tratamiento.
Más recientemente, óxido nítrico exhalado se ha estudiado como un prueba de aliento indicativo de la inflamación de la vía aérea en el asma.
Diagnóstico diferencial
Antes de diagnosticar a alguien como asmáticos, posibilidades alternativas deben ser consideradas. Un médico toma una historia debe comprobar si el paciente está usando cualquier broncoconstrictores conocidos (sustancias que causan estrechamiento de las vías respiratorias, por ejemplo, cierta agentes anti-inflamatorios o ) bloqueadores beta.
Enfermedad pulmonar obstructiva crónica, que se asemeja estrechamente asma, se correlaciona con una mayor exposición al humo del cigarrillo, un paciente mayor, menos reversibilidad de los síntomas después de la administración de broncodilatadores (medida por espirometría), y la disminución de la probabilidad de la historia familiar de atopia.
La aspiración pulmonar, ya sean directos, debido a disfagia (trastorno para tragar) o indirecta (debido al reflujo ácido), pueden presentar síntomas similares al asma. Sin embargo, con aspiración, fiebres pueden indicar también neumonía por aspiración. Aspiración directa (disfagia) se puede diagnosticar mediante la realización de una prueba de deglución de bario modificado y tratado con la terapia de la alimentación por un cualificado logopeda. Si la aspiración es indirecta (de reflujo ácido), entonces está indicado el tratamiento dirigido a este.
La mayoría de los niños que son víctimas del asma tienen una identificación alergia gatillo. En concreto, en un estudio de 2004, el 71% tienen resultados positivos de la prueba durante más de 1 alergeno, y el 42% tuvo resultados positivos en las pruebas para más de 3 alérgenos.
La mayoría de estos disparadores a menudo se puede identificar a partir de la historia; por ejemplo, los asmáticos con fiebre del heno o alergia al polen tendrá síntomas estacionales, las personas con alergias a mascotas pueden experimentar una reducción de los síntomas cuando están lejos de casa, y los que tienen asma ocupacional puede mejorar durante el permiso de trabajo. Las pruebas para alergias pueden ayudar a identificar los síntomas evitables desencadena.
Después de prueba de función pulmonar se ha llevado a cabo, las pruebas radiológicas, como un radiografía de tórax o TC, puede ser necesaria para excluir la posibilidad de otras enfermedades pulmonares. En algunas personas, el asma puede ser desencadenada por enfermedad de reflujo gastroesofágico, que puede ser tratada con adecuada antiácidos. Pruebas muy de vez en cuando, especializados después de la inhalación de metacolina - o, incluso con menor frecuencia, histamina - puede llevar a cabo.
El asma se clasifica por el Estados Unidos Instituto Nacional del Corazón, los Pulmones y la Sangre como caer en una de cuatro categorías: intermitente, persistente leve, persistente moderada y persistente grave. El diagnóstico de "asma persistente grave" se produce cuando los síntomas son continuos con exacerbaciones frecuentes y síntomas nocturnos frecuentes, como resultado de la actividad física limitada y cuando la función pulmonar medida por PEV o FEV 1 pruebas es inferior al 60% del valor de la variabilidad del FEM mayor de 30%.
Prevención
Protocolos de tratamiento actuales recomiendan medicamentos de prevención tales como inhalado corticosteroides, que ayuda a suprimir la inflamación y reduce la inflamación de la mucosa de las vías respiratorias, en cualquier persona que tenga frecuente (mayor que dos veces a la semana) necesidad de calmantes o que tiene síntomas graves. Si los síntomas persisten, se añaden las drogas preventivas adicionales hasta que se controle el asma. Con el uso adecuado de los medicamentos de prevención, los asmáticos pueden evitar las complicaciones que resultan de un uso excesivo de medicamentos de alivio.
Los asmáticos a veces dejan de tomar su medicación preventiva cuando se sienta bien y no tienen problemas respiratorios. Esto a menudo da lugar a nuevos ataques, y no mejora a largo plazo.
Agentes preventivos incluyen lo siguiente.
- Inhalada glucocorticoides son los medicamentos de prevención más utilizados y normalmente vienen como dispositivos inhaladores ( ciclesonida, beclometasona, budesonida, flunisolida, fluticasona, mometasona, y triamcinolona).
El uso prolongado de corticosteroides puede tener muchos efectos secundarios, incluyendo una redistribución de la grasa, aumenta apetito, la sangre de glucosa en problemas y el aumento de peso. En particular, dosis altas de esteroides puede causar osteoporosis. Por estas razones los esteroides inhalados se utilizan generalmente para la prevención, ya que sus dosis más pequeñas se dirigen a los pulmones, a diferencia de las dosis más altas de preparaciones orales. Sin embargo, los pacientes con altas dosis de esteroides inhalados todavía pueden requerir un tratamiento profiláctico para prevenir la osteoporosis.
La deposición de los esteroides en la boca puede causar una voz ronca o candidiasis oral (debido al reducido inmunidad). Esto puede ser minimizado mediante el enjuague de la boca con agua después del uso del inhalador, así como mediante el uso de una espaciador que aumenta la cantidad de medicamento que llega a los pulmones. - Los modificadores de leucotrienos ( montelukast, zafirlukast, pranlukast, y zileuton) proporcionar un efecto anti-inflamatorio similar a los corticosteroides inhalados.
- Estabilizadores de los mastocitos ( cromoglicato (cromolina), y nedocromil).
- Antimuscarínicos / anticolinérgicos ( ipratropio, oxitropio, y tiotropio), que tienen un efecto calmante y preventivo mixto. Estos se utilizan a menudo para reducir el broncoespasmo cuando los esteroides inhalados no producen suficiente alivio.
- Las metilxantinas ( teofilina y aminofilina), que a veces se considera si el control suficiente no se puede lograr con glucocorticoides inhalados (o modificadores de leucotrienos) y de acción prolongada β-agonistas solos.
- Los antihistamínicos, utilizan a menudo para tratar los efectos alérgicos que pueden ser la base de la inflamación crónica.
- Hiposensibilización, (también conocido como terapia immunodesensitisation) puede ser recomendable en algunos casos en que la alergia es la presunta causa o el desencadenante de asma. Dependiendo del alergeno, se puede administrar por vía oral o por inyección.
- El omalizumab, un Bloqueador de IgE; esto puede ayudar a los pacientes con asma alérgica grave que no responde a otros fármacos. Sin embargo, es caro y debe ser inyectada.
- El metotrexato se usa ocasionalmente en algunos pacientes difíciles de tratar.
- Si la indigestión ácida crónica ( ERGE) contribuye al asma de un paciente, también debe ser tratada, ya que puede prolongar el problema respiratorio.
Evitación de disparo
Como es común en la enfermedad respiratoria, fumar se cree que afecta negativamente a los asmáticos de varias maneras, incluyendo un aumento de la severidad de los síntomas, un rápido descenso más de la función pulmonar y disminución de la respuesta a los medicamentos preventivos. Emisiones de los automóviles se consideran una causa aún más importante y factor agravante. Los asmáticos que fuman o que viven cerca tráfico suelen requerir medicamentos adicionales para ayudar a controlar su enfermedad. Además, la exposición de ambos no fumadores y los fumadores al humo de leña, estufa de gas y humos humo de segunda mano es perjudicial, lo que resulta en el asma más grave, más visitas a la sala de emergencia y más ingresos hospitalarios relacionados con el asma. Dejar de fumar y evitar el humo de segunda mano está fuertemente alentados en los asmáticos.
Para aquellos en los que el ejercicio puede desencadenar un ataque de asma ( asma inducida por ejercicio), los niveles más altos de ventilación y aire frío, seco tienden a exacerbar los ataques. Por esta razón, las actividades en las que un paciente respira grandes cantidades de aire frío, como el esquí y el funcionamiento, tienden a ser peores para los asmáticos, mientras que la natación en una piscina cubierta climatizada, con aire caliente y húmedo, es menos probable que provoque un respuesta.
Filtros de Aire
Si un asmático vive con un fumador, es probable que sea útil el uso del filtro de aire o el filtro de aire ambiente. El humo de segunda mano puede empeorar los síntomas. Lo mismo es cierto para aquellos con fiebre del heno (sinusitis alérgica rhino) o EPOC (enfisema o bronquitis crónica). Limpiadores de aire de habitación eliminar las partículas pequeñas que están en el aire cerca del filtro de aire. Sin embargo, los filtros de aire ambiente no eliminan las pequeñas partículas de alérgenos que son causadas por perturbaciones locales, como las heces de los ácaros del polvo doméstico microscópicos que rodean una almohada cuando su jefe le pega o te convertirá en la cama. Hay varios tipos de filtros de aire disponible.
- Filtros de aire mecánicos utilizan un ventilador para forzar el aire a través de una pantalla especial que atrapa las partículas como el humo, el polen y otros alérgenos en el aire. El aire de partículas de alta eficiencia (HEPA) es el filtro de aire más conocido. HEPA (que es un tipo de filtro, no un nombre de marca) fue desarrollado durante la Segunda Guerra Mundial para evitar que las partículas radiactivas escapen de los laboratorios.
- Filtros de aire electrónicos utilizan cargas eléctricas para atraer y alérgenos de depósito e irritantes. Si el dispositivo contiene placas colectoras, las partículas son capturadas dentro del sistema; de lo contrario, se adhieren a las superficies de las habitaciones y tienen que ser limpiado.
- Filtros de aire híbridos contienen elementos de ambos filtros mecánicos y electrostáticos.
- Filtros de aire de fase de gas utilizan gránulos de carbón activado para eliminar los olores (compuestos orgánicos volátiles o COV) y la contaminación no particulada, como el gas de cocina, los gases emitidos por la pintura o materiales de construcción (como formaldehído), y el perfume.
- Filtros de aire germicidas utilizan ultravioleta (UV) luces para matar bacterias , virus y hongos que pasan por la zona con la luz UV. Estas luces UV se pueden incluir con otros dispositivos del filtro de aire, que utilizan un ventilador.
- Los generadores de ozono son dispositivos que producen intencionalmente altas concentraciones de ozono para limpiar el aire en una habitación. A menudo se utilizan para descontaminar habitaciones después de la exposición al humo tras un incendio.
Tratamiento
El tratamiento más eficaz para el asma es la identificación de los desencadenantes, como mascotas o aspirina, y limitar o eliminar la exposición a ellos. Si la evasión gatillo es insuficiente, el tratamiento médico está disponible. La desensibilización es actualmente el único conocido "cura" para la enfermedad. Otras formas de tratamiento incluyen medicamentos de alivio, la medicación de prevención, de acción prolongada β2-agonistas, y el tratamiento de emergencia.
Médico
El tratamiento médico específico recomendado para pacientes con asma depende de la gravedad de su enfermedad y la frecuencia de sus síntomas. Tratamientos específicos para el asma se clasifica como relevistas, preventores y tratamiento de emergencia. El informe del Grupo Especial de Expertos 2: Directrices para el Diagnóstico y Manejo del Asma (EPR-2) del Programa Nacional de Prevención del Asma Educación de Estados Unidos y, y la Directriz británica en el Manejo del Asma se utilizan ampliamente y apoyado por muchos médicos. El 29 de agosto de 2007, el Experto último informe del Grupo Especial 3: Guías para el Diagnóstico y Manejo del Asma fue lanzado oficialmente. Los broncodilatadores se recomiendan para aliviar a corto plazo en todos los pacientes. Para aquellos que experimentan ataques ocasionales, no se necesita ningún otro medicamento. Para aquellos con enfermedad leve persistente (más de dos ataques a la semana), en dosis bajas de glucocorticoides inhalados o, alternativamente, un modificador de leucotrienos por vía oral, un estabilizador de los mastocitos, o teofilina pueden administrar. Para aquellos que sufren ataques diarios, una mayor dosis de glucocorticoides en conjunción con una acción prolongada inhalados β-2 agonista se prescriba; alternativamente, un modificador de leucotrienos o teofilina pueden sustituir para el agonista β-2. En los asmáticos graves, glucocorticoides orales se pueden añadir a estos tratamientos durante los ataques graves.
El descubrimiento en 2006 por investigadores de la Escuela de Medicina de Harvard que el asma puede ser causado por un exceso de proliferación de un tipo especial de células natural "asesino" en última instancia puede conducir al desarrollo de fármacos mejores y más específicos. Las células T asesinas naturales parecen ser resistentes a los corticoides, uno de los pilares del tratamiento actual. Otras vías prometedoras de la investigación actual incluyen el uso de medicamentos para bajar el colesterol (estatinas) y la administración de suplementos de aceite de pescado para reducir la inflamación de las vías respiratorias.
Farmacéutico
El control sintomático de episodios de sibilancias y falta de aire se consigue generalmente con acción rápida broncodilatadores. Estos suelen indicarse, de dosis medida de bolsillo inhaladores (IDM). En los enfermos jóvenes, que pueden tener dificultades con la coordinación necesaria para utilizar los inhaladores, o aquellos con una pobre capacidad de contener la respiración durante 10 segundos después del uso del inhalador (por lo general las personas mayores), un Se utiliza el espaciador asma (ver imagen superior). El espaciador es un cilindro de plástico que mezcla el medicamento con el aire en un tubo simple, por lo que es fácil para los pacientes reciben una dosis total del medicamento y permite que el agente activo se dispersa en trozos más pequeños, más plenamente inhalados.
La que proporciona un nebulizador, dosis continua más grande también se puede utilizar. Los nebulizadores trabajan mediante la vaporización de una dosis de medicamento en una solución salina en un flujo constante de vapor de niebla, que el paciente inhala de forma continua hasta que se administre la dosis completa. No hay evidencia clara, sin embargo, que son más eficaces que los inhaladores utilizados con un espaciador. Los nebulizadores pueden ser útiles para algunos pacientes que experimentan un ataque severo. Estos pacientes pueden no ser capaces de inhalar profundamente, tan inhaladores regulares no pueden entregar el medicamento profundamente en los pulmones, incluso en los repetidos intentos. Desde un nebulizador entrega el medicamento continuamente, se cree que las primeras inhalaciones pueden relajar las vías respiratorias lo suficiente para permitir que las siguientes inhalaciones para dibujar en más medicamento.
Calmantes incluyen:
- De acción corta, selectiva beta 2 agonistas de los receptores adrenérgicos, como el salbutamol ( albuterol USAN), levalbuterol, terbutalina y bitolterol.
Temblores, el principal efecto secundario, se han reducido en gran medida por la entrega inhalado, lo que permite que el fármaco para apuntar específicamente a los pulmones; medicamentos orales e inyectados se entregan a través del cuerpo. También puede haber cardíacos efectos secundarios en dosis más altas (debido a Beta-1 actividad agonista), tales como ritmo cardíaco elevado o la presión arterial; Con la llegada de agentes selectivos, estos efectos secundarios se han vuelto menos común. Los pacientes deben ser advertidos contra el uso de estos medicamentos con demasiada frecuencia, al igual que con tal uso puede disminuir su eficacia, la producción de desensibilización que resulta en una exacerbación de los síntomas que pueden conducir al asma refractaria y muerte. - Mayor, menos selectivo agonistas adrenérgicos, tales como inhalados epinefrina y tabletas de efedrina, también se han utilizado. Efectos secundarios cardíacos ocurren con estos agentes, ya sea en tasas similares o menores a albuterol. Cuando se utiliza únicamente como un medicamento de alivio, epinefrina inhalada ha demostrado ser un agente eficaz para poner fin a una exacerbación asmática aguda. En situaciones de emergencia, estos medicamentos a veces se administran mediante inyección. Su uso a través de la inyección ha disminuido debido a los efectos adversos relacionados.
- Los medicamentos anticolinérgicos, tales como bromuro de ipratropio se pueden utilizar en su lugar. No tienen efectos secundarios cardíacos y por lo tanto se pueden utilizar en pacientes con enfermedad del corazón; Sin embargo, se llevan hasta una hora para alcanzar su pleno efecto y no son tan poderosos como los β 2 agonistas adrenorreceptores.
- Inhalada glucocorticoides suelen ser considerados medicamentos preventivos, mientras que los glucocorticoides orales a menudo se utilizan para complementar el tratamiento de un ataque grave. La ensayo controlado aleatorio ha demostrado el beneficio de 250 microgramosde beclometasona cuando se toma como un inhalador de combinación, según sea necesario, con 100 microgramos desalbutamol.
De acción prolongada β2-agonistas

Broncodilatadores de acción prolongada (DAL) son similares en estructura a la acción corta selectivos beta 2 agonistas de los receptores adrenérgicos, pero tienen cadenas laterales mucho más largos que resultan en un efecto de 12 horas, y se utilizan para dar un alivio sintomático suavizado (utilizado por la mañana y noche) . Mientras que los pacientes informan de un mejor control de los síntomas, estos medicamentos no reemplazan la necesidad de preventores de rutina, y su comienzo lento significa que los dilatadores de acción corta todavía pueden ser necesarios. En noviembre de 2005, el estadounidense FDA emitió una advertencia de salud alertar al público a los hallazgos que muestran el uso de acción prolongada β 2 -agonistas podría conducir a un empeoramiento de los síntomas, y en algunos casos la muerte.
Dr. Shelley Salpeter, en una carta a la revista Annals of Internal Medicine, responde a los comentarios del Dr. Nelson,"Es cierto que se introdujo la tasa de mortalidad del asma aumentó después de salmeterol, a continuación, alcanzó su punto máximo y ahora está empezando a declinar a pesar del uso continuo de los de acción prolongada beta-agonistas. Esta tendencia en las tasas de mortalidad se puede explicar mejor mediante el examen de la relación entre el uso de beta-agonistas a los corticosteroides inhalados ... En el pasado reciente, el uso de corticosteroides inhalados ha aumentado constantemente, mientras que de acción prolongada beta uso de agonistas ha comenzado a estabilizarse y de acción corta uso de beta-agonista ha disminuido ... Utilizando esta estimación, podemos imaginar que si de acción prolongada beta-agonistas fueron retirados del mercado, mientras que el mantenimiento de un alto uso de corticosteroides inhalados, la tasa de mortalidad en Estados Unidos podría reducirse significativamente ... "
Emergencia
Cuando un ataque de asma no responde a la medicación habitual del paciente, otros tratamientos están disponibles para el médico o el hospital:
- El oxígenopara aliviar lahipoxia (pero no el asma sí mismo) que resulta de los ataques de asma extremas.
- Nebulizadasalbutamol oterbutalina (de acción corta beta-2-agonistas), a menudo en combinación con ipratropio (un anticolinérgico).
- Los esteroides sistémicos, oral o intravenosa ( prednisona, prednisolona, metilprednisolona, dexametasona o hidrocortisona). Algunas investigaciones han estudiado una vía inhalada alternativa.
- Otros broncodilatadores que son ocasionalmente eficaz cuando los fármacos habituales fallan:
- Salbutamol intravenoso
- Inespecíficas beta-agonistas, inyectada o inhalada (epinefrina,isoetarina,isoproterenol,metaproterenol)
- Los anticolinérgicos, IV o nebulizada, con efectos sistémicos (glicopirrolato, atropina, ipratropio)
- Las metilxantinas ( teofilina,aminofilina)
- Los anestésicos inhalatorios que tienen un efecto broncodilatador (isoflurano,halotano,enflurano)
- El anestésico disociativoketamina, a menudo utilizado enendotraqueal tubo de inducción
- El sulfato de magnesio, intravenosa
- La intubación yla ventilación mecánica, para los pacientes en o acercarse a un paro respiratorio.
- Heliox, una mezcla de helio y oxígeno, se puede usar en un entorno hospitalario. Tiene un mayor flujo laminar de aire ambiente y se mueve más fácilmente a través de las vías respiratorias constreñidas.
Los tratamientos no médicos
Muchos asmáticos, como los que sufren de otros trastornos crónicos, utilizar tratamientos alternativos; las encuestas muestran que aproximadamente el 50% de los pacientes con asma utilizar alguna forma de terapia no convencional. Existen pocos datos que apoyen la eficacia de la mayoría de estas terapias. La Cochrane revisión sistemática de la acupuntura para el asma no encontró evidencia de eficacia. Una opinión similar de ionizadores de aire no encontró evidencia que mejoran los síntomas del asma o se benefician de la función pulmonar; esto se aplica igualmente a los generadores de iones positivos y negativos. Un estudio de las "terapias manuales" para el asma, incluyendo osteopatía, la quiropráctica, la fisioterapia y maniobras terapéuticas respiratorias, encontró no hay pruebas suficientes para apoyar o refutar su uso en el tratamiento del asma; estas maniobras incluyen diversas técnicas de osteopatía y quiropráctica a "aumentar el movimiento de la caja torácica y la columna vertebral para tratar de mejorar el funcionamiento de los pulmones y la circulación"; pecho tocando, moviendo, la vibración y el uso de "posturas para ayudar a turnos y tos con flema." Uno meta-análisis concluye que la homeopatía puede tener un beneficio potencialmente leve en la reducción de la intensidad de los síntomas. Sin embargo, el número de pacientes que participan en el análisis era pequeño, y los estudios posteriores no han apoyado este hallazgo. Varios estudios pequeños han sugerido algún beneficio de diversas prácticas de yoga, que van desde programas de yoga integrados, yogasanas, Pranayama, meditación, y kriyas, a sahaja yoga, una forma de "nueva religión" meditación.
Controversias Tratamiento
En noviembre de 2007 el New York Timesinformó de una revisión de más de 500 estudios hallazgo de que los estudios respaldados de forma independiente sobre los corticosteroides inhalados son hasta cuatro veces más probabilidades de encontrar efectos adversos que los estudios pagados por las compañías farmacéuticas.
Pronóstico
El pronóstico para los asmáticos es bueno; especialmente para los niños con enfermedad leve. Para los asmáticos diagnosticados durante la infancia, el 54% ya no realizar el diagnóstico después de una década. La extensión del daño permanente a los pulmones en los asmáticos no está claro. Se observa la remodelación de la vía aérea, pero se desconoce si estos representan cambios perjudiciales o beneficiosos. Aunque las conclusiones de los estudios se mezclan, la mayoría de los estudios muestran que el tratamiento precoz con glucocorticoides previene o mejora disminución de la función pulmonar tal como se mide por varios parámetros. Para aquellos que siguen sufriendo de síntomas leves, los corticosteroides pueden ayudar más a vivir sus vidas con pocas discapacidades. La tasa de mortalidad por asma es baja, con alrededor de 6.000 muertes por año en una población de unos 10 millones de pacientes en los Estados Unidos. Un mejor control de la enfermedad puede ayudar a prevenir algunas de estas muertes.
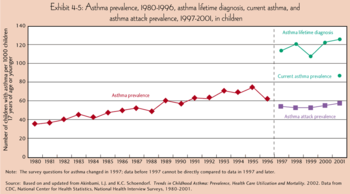
Epidemiología
Más del 6% de los niños en los Estados Unidos han sido diagnosticados con asma, un aumento del 75% en las últimas décadas. La tasa se eleva al 40% en algunas poblaciones de niños urbanos.
El asma suele diagnosticarse en la infancia. Los factores de riesgo para el asma incluyen:
- Un personal o familiarla historiade asma oatopia
- Los disparadores (verFisiopatologíaarriba)
- El nacimiento prematuro o bajo peso al nacer
- Viral infección respiratoria en la primera infancia
- El tabaquismo materno
- Ser hombre, para el asma en los niños prepúberes
- Ser mujer, por la persistencia del asma en la edad adulta
La investigación actual sugiere que la prevalencia del asma infantil ha ido en aumento. De acuerdo con la Centros para el Control de Enfermedades y encuestas de salud Nacional de Prevención, un 9% de los niños estadounidenses menores de 18 años de edad había asma en 2001, en comparación con sólo el 3,6% en 1980 (véase el gráfico ). La Organización Mundial de la Salud (OMS) informa que alrededor del 8% de la población suiza sufre de asma hoy en día, en comparación con sólo el 2% hace unos 25-30 años. Aunque el asma es más común en los países ricos, que no es en absoluto un problema restringido a los ricos; la OMS estiman que hay entre 15 y 20 millones de asmáticos en la India. En los EE.UU., los residentes urbanos, los hispanos y los afroamericanos se ven afectados más que la población en su conjunto. A nivel mundial, el asma es responsable de alrededor de 180.000 muertes al año.
Disparidades Población
Prevalencia del asma, la morbilidad, la mortalidad y la respuesta de drogas varían mucho entre las poblaciones. Hay una diferencia casi 30 veces en la prevalencia de asma entre algunos de los países incluidos en el Estudio Internacional de Asma y Alergia en la Infancia , con una tendencia hacia más desarrollados y los países occidentales tienen la prevalencia del asma superior. Occidentalización no puede explicar toda la diferencia en la prevalencia de asma entre los países, sin embargo, y las disparidades también puede ser afectada por las diferencias en los factores de riesgo genéticos, sociales y ambientales. También hay disparidades mundiales en la mortalidad por asma, que es más común en los de menos a países de ingresos medios.
La prevalencia del asma en los EE.UU. es mayor que en la mayoría de los otros países en el mundo, sino que varía drásticamente entre diversas poblaciones de Estados Unidos. En los EE.UU., la prevalencia del asma es mayor en los puertorriqueños, los afroamericanos, los filipinos y hawaianos nativos, y la más baja en los mexicanos y coreanos. Las tasas de mortalidad siguen tendencias similares, y la respuesta al albuterol es menor en los puertorriqueños que en los afroamericanos o los mexicanos. Al igual que con las disparidades del asma en todo el mundo, las diferencias en la prevalencia del asma, la mortalidad, y la respuesta de drogas en los EE.UU. pueden explicarse por las diferencias en los factores de riesgo genéticos, sociales y ambientales.
Prevalencia del asma también difiere entre las poblaciones de una misma etnia que nacen y viven en diferentes lugares. Poblaciones mexicanas nacidas en Estados Unidos, por ejemplo, tienen índices de asma más altos que los no-estadounidenses nacidos poblaciones mexicanas que viven en los EE.UU.. Esto probablemente refleja las diferencias en los factores de riesgo sociales y ambientales asociados con la aculturación de los EE.UU..
La prevalencia del asma y el asma muertes también difieren según el género. Los hombres son más propensos a ser diagnosticados con asma que los niños, pero el asma es más probable que persista en la edad adulta en las mujeres. Mujeres Sesenta y cinco por ciento más adultos que los hombres morirán a causa de asma. Esta diferencia puede ser atribuible a hormonales diferencias, entre otras cosas. En apoyo de esto, se encontró que las niñas que llegan a la pubertad antes de los 12 años para tener un diagnóstico posterior de asma más de dos veces más que las niñas que llegan a la pubertad después de la edad 12. El asma es también la causa número uno de los días perdidos de la escuela.
Los factores socioeconómicos
La incidencia de asma es mayor entre la población de bajos ingresos (las muertes por asma son más comunes en baja a los países de ingresos medios ), que en el mundo occidental son desproporcionadamente a las minorías étnicas y tienen más probabilidades de vivir cerca de las zonas industriales. Además, el asma ha sido fuertemente asociada con la presencia de cucarachas en viviendas, lo que es más probable en estos barrios.
Incidencia y la calidad del tratamiento del asma varía entre los diferentes grupos raciales, aunque esto puede ser debido a la correlación con los ingresos (y por tanto la asequibilidad de la atención de la salud) y la geografía. Por ejemplo, los americanos negros son menos propensos a recibir tratamiento ambulatorio para el asma a pesar de tener una mayor prevalencia de la enfermedad. Ellos son mucho más propensos a tener visitas a la sala de emergencia u hospitalización por asma, y son tres veces más probabilidades de morir de un ataque de asma en comparación con los blancos. La prevalencia de asma "severa persistente" es también mayor en las comunidades de bajos ingresos en comparación con las comunidades con un mejor acceso al tratamiento.
El asma y el atletismo
El asma parece ser más prevalente en los atletas que en la población general. Una encuesta de los participantes en los 1996 Juegos Olímpicos de Verano , en Atlanta, Georgia , Estados Unidos, mostró que el 15% había sido diagnosticado con asma y que el 10% eran de medicación para el asma. Estas estadísticas han sido cuestionados en al menos dos bases. Los atletas con asma leve pueden ser más propensos a ser diagnosticados con la condición de que los no atletas, porque incluso los síntomas sutiles pueden interferir con su desempeño y dar lugar a la búsqueda de un diagnóstico. También se ha sugerido que algunos atletas profesionales que no sufren de asma pretenden hacerlo con el fin de obtener permisos especiales para poder usar ciertas drogas para mejorar el rendimiento.
Parece que existe una relativamente alta incidencia de asma en deportes como el ciclismo, ciclismo de montaña, y de larga distancia en funcionamiento, y una incidencia relativamente menor en el levantamiento de pesas y el buceo. No está claro cuánto de estas disparidades son de los efectos del entrenamiento en el deporte, y de la auto-selección de los deportes que pueden aparecer para minimizar el desencadenante del asma.
Además, existe una variante de asma llamado asma inducida por el ejercicio que comparte muchas características con asma alérgica. Puede ocurrir ya sea independientemente, o concurrente con este último. Estudios de ejercicio pueden ser útiles en el diagnóstico y la evaluación de esta condición.
Historia
El asma se consideró durante mucho tiempo una enfermedad psicosomática, y
- ... Durante los 1930s-50s, incluso fue conocido como uno de los 'santos' siete enfermedades psicosomáticas. En ese momento, las teorías psicoanalíticas describen la etiología del asma como psicológica, con el tratamiento a menudo implica principalmente el psicoanálisis y otras "curas hablando '. A medida que el resuello asmático se interpretó como grito reprimido del niño por su madre, psicoanalistas vieron el tratamiento de la depresión como especialmente importante para las personas con asma.

