
Antibactérien
Saviez-vous ...
Cette sélection de wikipedia a été choisi par des bénévoles aidant les enfants SOS de Wikipedia pour cette sélection Wikipedia pour les écoles. Avant de vous décider à propos de parrainer un enfant, pourquoi ne pas en apprendre davantage sur différents organismes de parrainage premier ?

L'antibiotique terme (de grec αντί - anti, "contre" + βιοτικός - biotikos, "Fit for life») a été inventé par Selman Waksman en 1942, de se référer à toute substance produite par un micro-organisme qui est antagoniste à la croissance des autres en haute dilution (qui exclut donc les autres substances naturelles comme le jus gastrique et le peroxyde d'hydrogène). La définition stricte exclut donc composés synthétiques comme le sulfamides (qui sont des agents antimicrobiens). Dans l'usage moderne, le terme «antibiotique» est maintenant aussi plus faiblement utilisé pour désigner tout agent chimiothérapeutique ou un agent antimicrobien avec une activité contre les micro-organismes ( bactéries , champignons , protozoaires).
De nombreux composés antibiotiques utilisées dans la médecine moderne sont produites et isolées à partir d'organismes vivants, tels que la classe de pénicilline produite par des champignons du genre Penicillium, ou streptomycine à partir de bactéries du genre Streptomyces. Avec les progrès de chimie médicinale de nombreux antibiotiques sont maintenant modifiés chimiquement de leur forme originale dans la nature. En outre, certains antibiotiques modernes ont été créées par des moyens purement synthétiques. Beaucoup d'antibiotiques sont relativement des petites molécules avec une masse moléculaire inférieure à 2000 Da.
Vue d'ensemble
Contrairement aux traitements précédents pour les infections, qui souvent se composait de l'administration de composés chimiques tels que strychnine et l'arsenic , avec une grande toxicité aussi contre les mammifères , les antibiotiques de microbes n'a eu aucun ou peu d'effets secondaires et l'activité cible efficace élevé. La plupart des antibiotiques antibactériens ne ont pas une activité contre les virus, les champignons ou tout autre microbes. Antibiotiques anti-bactériennes peuvent être classés en fonction de leur spécificité de la cible: "spectre étroit" antibiotiques cibler certains types de bactéries, telles que Gram-négatif ou Gram positif, tout en antibiotiques à large spectre touchent un large éventail de bactéries.
L'environnement d'antibiotiques individuels varie en fonction de l'emplacement de l'infection, la capacité de l'antibiotique pour atteindre le site de l'infection, et la capacité du microbe à inactiver l'antibiotique ou d'excrétion. Certains antibiotiques antibactériens détruisent les bactéries (bactéricides), tandis que d'autres empêchent les bactéries de se multiplier (bactériostatique).
Les antibiotiques oraux sont simplement ingérés, tandis que antibiotiques par voie intraveineuse sont utilisés dans les cas plus graves, tels que les profondes infections systémiques. Des antibiotiques peuvent également être administrés parfois par voie topique, comme par collyre ou pommades.
Au cours des dernières années, trois nouvelles classes d'antibiotiques ont été mis en utilisation clinique. Cela fait suite à un hiatus de 40 ans dans la découverte de nouvelles classes de composés antibiotiques. Ces nouveaux antibiotiques sont des trois classes suivantes: les lipopeptides cycliques (daptomycine), glycylcyclines (tigécycline), et les oxazolidinones (linézolide). La tigécycline est un antibiotique à large spectre, tandis que les deux autres sont utilisés pour des infections gram-positives. Ces développements sont prometteurs en tant que moyen pour contrecarrer la résistance bactérienne aux antibiotiques existants croissant.
Histoire

Bien que les composés antibiotiques puissants pour le traitement des maladies humaines causées par des bactéries (telles que la tuberculose , la peste bubonique, ou la lèpre ) ne ont pas été isolés et identifiés jusqu'à ce que le XXe siècle, la première utilisation connue d'antibiotiques était par le anciens chinois il ya plus de 2500 ans. Beaucoup d'autres cultures anciennes, y compris le les anciens Egyptiens, Grecs anciens et Arabes médiévaux déjà utilisé des moules et des plantes pour traiter les infections , en raison de la production de substances antibiotiques par ces organismes, un phénomène connu sous le nom antibiose Antibiose a été décrite pour la première en 1877 dans les bactéries lorsque Louis Pasteur et Robert Koch observé qu'un bacille suspension dans l'air peut inhiber la croissance de Bacillus anthracis. Les propriétés antibiotiques de Penicillium sp. Ont été décrits la première fois en France par Ernest Duchesne en 1897. Cependant, son travail se est passée sans préavis de la communauté scientifique jusqu'au Alexander Fleming découverte de l 'de Pénicilline (voir ci-dessous).
La recherche moderne sur la thérapie antibiotique a commencé en Allemagne avec le développement de l'antibiotique à spectre étroit Salvarsan par Paul Ehrlich en 1909, pour la première fois en permettant un traitement efficace du problème alors généralisée de Syphilis. Le médicament, qui est également efficace contre d'autres infections à spirochètes, ne est plus en usage dans la médecine moderne.
Les antibiotiques ont été développées en Grande-Bretagne après la découverte de Pénicilline en 1928 par Alexander Fleming . Plus de dix ans plus tard, Ernst Chain et Howard Florey à se intéresser à son travail, et est venu avec la forme purifiée de la pénicilline. Les trois ont partagé le prix Nobel 1945 de médecine. En 1939, René Dubos isolé gramicidine, l'un des premiers à fabriquer des antibiotiques utilisés commercialement pendant la Seconde Guerre mondiale prouver très efficace dans le traitement des plaies et les ulcères .. Florey crédité Dubos pour relancer ses recherches sur la pénicilline
"Antibiotiques" a été utilisé pour se référer uniquement aux substances extraites d'un champignon ou d'une autre microorganisme, mais est venu à inclure également les nombreuses drogues synthétiques et semi-synthétiques qui ont des effets antibactériens. Les antibiotiques peuvent aider à réussir à guérir de nombreuses maladies.
Classes d'antibiotiques
Au plus haut niveau, les antibiotiques peuvent être classés comme étant soit ou bactéricide bactériostatique. Bactericidals tuent les bactéries directement là où bactériostatiques les empêchent de se diviser. Cependant, ces classifications sont basées sur le comportement de laboratoire; dans la pratique, ces deux sont capables de mettre fin à une infection bactérienne.
Production
Depuis les premiers efforts de pionniers de Florey et Chain en 1939, l'importance d'antibiotiques pour la médecine a conduit à beaucoup de recherches sur la découverte et les produire. Le procédé de production implique généralement dépistage de larges gammes de micro-organismes, les tests et la modification. La production est effectuée en utilisant fermentation, habituellement dans la fermentation aérobie fortement.
Usage
Les antibiotiques ne sont destinés à être utilisés par la prescription d'un médecin. Médecins précisent toujours posologie et la durée du traitement antibiotique. Il est très important de suivre la prescription et l'ensemble du parcours (voir la mauvaise utilisation des antibiotiques ).
En général, l'alcool doit être évité lors de la prise des antibiotiques car il provoque une variété de choses à se produire dans le corps, et certains d'entre eux peuvent nuire à l'efficacité des antibiotiques; Il est également en concurrence avec des enzymes hépatiques, qui décomposent les antibiotiques. En outre, certains antibiotiques, y compris métronidazole, Tinidazole, co-trimoxazole, céphamandole, kétoconazole réagir chimiquement avec de l'alcool, conduisant à des réactions graves du corps (vomissements sévères, des nausées, etc.). Ces antibiotiques sont explicitement interdites pour être utilisé avec de l'alcool.
Effets secondaires
Les effets secondaires possibles sont variées, selon les antibiotiques utilisés et les organismes microbiens ciblées. Les effets indésirables peuvent aller de la fièvre et des nausées aux principales réactions allergiques, y compris photodermatite. L'un des effets secondaires les plus fréquents est la diarrhée , parfois causée par la bactérie anaérobie Clostridium difficile, qui résulte de l'antibiotique perturber l'équilibre normal du flore intestinale, telle prolifération de bactéries pathogènes peuvent être soulagés par l'ingestion probiotiques pendant une cure d'antibiotiques .. Une perturbation induite par des antibiotiques de la population des bactéries normalement présentes comme constituants de la flore vaginale normale peuvent également se produire, et peuvent conduire à une prolifération des espèces de levures du genre Candida dans la région vulvo-vaginale. D'autres effets secondaires peuvent résulter de l'interaction avec d'autres médicaments, tels que le risque élevé de dommages de tendon de l'administration d'un quinolone antibiotique à systémique corticostéroïde.
Hypothétiquement, certains antibiotiques peuvent interférer avec l'efficacité de la pilule contraceptive. Cependant, il n'y a pas eu d'études concluantes qui ont prouvé que; au contraire, la plupart des études indiquent que les antibiotiques ne interfèrent pas avec la contraception, même si il ya une possibilité qu'un petit pourcentage de femmes peuvent éprouver l'efficacité des pilules de contrôle des naissances a diminué tout en prenant un antibiotique.
Mauvaise utilisation des antibiotiques
Les formes courantes de la mauvaise utilisation des antibiotiques comprennent le défaut de prendre la totalité du cours de l'antibiotique prescrit, ou le défaut de repos pour une récupération suffisante pour permettre le dégagement de l'organisme infectieux. Ces pratiques peuvent faciliter le développement des populations bactériennes avec la résistance aux antibiotiques . Traitement antibiotique inapproprié est une autre forme courante d'abus antibiotique. Un exemple courant est la prescription et l'utilisation des antibiotiques pour traiter des infections virales comme le rhume qui ne ont aucun effet.
Animaux
On estime que plus de 70% des antibiotiques utilisés dans le document US sont donnés pour nourrir les animaux (par exemple, les poulets, les porcs et les bovins) en l'absence de maladie. L'utilisation d'antibiotiques dans la production alimentaire animale a été associée à l'apparition de souches résistantes aux antibiotiques de bactéries, y compris Salmonella spp., Campylobacter spp., Escherichia coli et Enterococcus spp. Preuve de certains études américaines et européennes suggèrent que ces bactéries résistantes provoquent des infections chez les humains qui ne répondent pas aux antibiotiques couramment prescrits. En réponse à ces pratiques et les problèmes y afférents, plusieurs organisations (par exemple, La Société américaine de microbiologie (ASM), Association américaine de santé publique (APHA) et l'American Medical Association (AMA)) ont demandé des restrictions sur l'utilisation d'antibiotiques dans la production alimentaire animale et un terme à toutes les utilisations non thérapeutiques. Toutefois, les retards dans les mesures réglementaires et législatives visant à limiter l'utilisation des antibiotiques sont communs, et peuvent inclure la résistance à ces changements par les industries utilisant ou vendant des antibiotiques, ainsi que le temps consacré à la recherche à établir des liens de causalité entre l'utilisation d'antibiotiques et l'émergence de bactéries incurable maladies. Aujourd'hui, il ya deux projets de loi fédéraux (S.742 et HR 2562) visant à l'élimination progressive des antibiotiques non thérapeutiques dans la production animale alimentaire américaine. Ces projets de loi sont approuvées par la santé publique et des organisations médicales, y compris l'American Nurses Association (ANA), l'American Academy of Pediatrics (AAP), et de l'American Public Health Association (APHA).
Les humains
Une étude sur infections des voies respiratoires trouvés "médecins étaient plus susceptibles de prescrire des antibiotiques aux patients qui, selon eux, se attendait, bien qu'ils ne identifiaient correctement que d'environ 1 sur 4 de ces patients". Les interventions multifactorielles visant à la fois les médecins et les patients peuvent réduire la prescription inappropriée d'antibiotiques. Retarder antibiotiques pendant 48 heures tout en observant pour la résolution spontanée des infections des voies respiratoires peut réduire l'utilisation des antibiotiques; Toutefois, cette stratégie peut réduire la satisfaction des patients.
L'utilisation excessive de antibiotiques prophylactiques chez les voyageurs peuvent également être classés comme abusive.
La résistance aux antibiotiques

L'utilisation ou la mauvaise utilisation des antibiotiques peut entraîner le développement de la résistance aux antibiotiques par les organismes infectieux, semblables au développement de la résistance aux pesticides chez les insectes. de théorie de l'évolution des la sélection génétique qui nécessite aussi proche que possible de 100% des germes infectieux est tué pour éviter la sélection de la résistance; si un petit sous-ensemble de la population survit au traitement et est autorisé à se multiplier, la sensibilité moyenne de cette nouvelle population au composé sera bien inférieure à celle de la population d'origine, car ils sont descendus à partir de ces quelques organismes qui ont survécu au traitement initial . Cette survie est souvent due à une résistance héréditaire au composé qui était rare dans la population d'origine, mais il est devenu plus fréquent chez les descendants.
La résistance aux antibiotiques est devenue un problème grave dans les deux pays développés et sous-développés. En 1984, la moitié des personnes actives la tuberculose dans le États-Unis avaient une souche qui a résisté à au moins un antibiotique. Dans certains paramètres, tels que les hôpitaux et certains endroits de garde d'enfants, le taux de résistance aux antibiotiques est si élevé que les antibiotiques habituels, à faible coût sont pratiquement inutiles pour le traitement des infections fréquemment vus. Cela conduit à une utilisation plus fréquente de composés actuellement disponibles et plus coûteux, ce qui entraîne à son tour l'augmentation de la résistance à ces médicaments. Une lutte pour développer de nouveaux antibiotiques se ensuit pour éviter de perdre les batailles futures contre l'infection. À ce jour, la tuberculose et le pneumocoque sont des exemples frappants d'infections fois facilement traités où la résistance aux médicaments est devenue un problème.
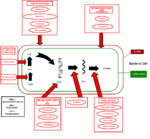
Un autre exemple de la sélection est Staphylococcus aureus ('de staphylocoque doré "), qui pourrait être traitée avec succès la pénicilline dans les années 1940 et 1950. À l'heure actuelle, près de toutes les souches sont résistantes à la pénicilline, et beaucoup sont résistants à nafcilline, ne laissant qu'une sélection étroite de médicaments tels que utiles pour le traitement de la vancomycine. La situation est compliquée par le fait que les gènes codant pour la résistance aux antibiotiques peuvent être transférés entre les bactéries via plasmides, permettant aux bactéries jamais exposées à un antibiotique d'acquérir la résistance de ceux qui ont. Le problème de la résistance aux antibiotiques est faite plus répandue lorsque les antibiotiques sont utilisés pour traiter les troubles dans lesquels ils ne ont pas l'efficacité, tels que les plaintes virales rhume ou d'autres communes, et quand ils sont largement utilisé en prophylaxie plutôt qu'un traitement (comme, par exemple , aliments pour animaux), car cela expose plus de bactéries à la sélection pour la résistance.
Des agents modifiant la résistance
Une solution pour combattre la résistance actuellement l'objet de recherches est le développement de composés pharmaceutiques qui reviendrait résistance multiple aux antibiotiques. Ces soi-disant résistance des agents de modification peuvent cibler et inhiber les mécanismes MDR, ce qui rend les bactéries sensibles aux antibiotiques à laquelle ils étaient résistants précédemment. Ces cibles composés comprennent entre autres
- l'inhibition d'efflux (Phe-Arg-β-naphtylamide)
- Inhibiteurs bêta-lactamase - Y compris Acide clavulanique et Sulbactam
Au-delà des antibiotiques
La facilité comparative pour identifier des composés qui guéris en toute sécurité infections bactériennes était plus difficile à reproduire dans les traitements de fongiques et virales. Antibiotique recherche a conduit à de grands progrès dans la connaissance de la biochimie , l'établissement de grandes différences entre la physiologie cellulaire et moléculaire de la cellule bactérienne et celle de la cellule de mammifère. Ceci explique l'observation que de nombreux composés qui sont toxiques pour les bactéries ne sont pas toxiques pour les cellules humaines. En revanche, les biochimie de base de la cellule de champignon et le mammifère cellule sont beaucoup plus semblables. Cela limite le développement et l'utilisation des composés thérapeutiques qui attaquent une cellule fongique, sans endommager les cellules de mammifères. Des problèmes similaires existent dans les traitements antibiotiques de virales maladies. Biochimie métabolique virale humaine est très près similaire à la biochimie humaine, et les cibles possibles de composés antiviraux sont limitées à très peu de composants uniques à un virus de mammifère.
La recherche sur les bactériophages utilisés comme antibiotiques est actuellement en cours. Plusieurs types de bacteriophage semblent exister qui sont spécifiques pour chaque espèce ou groupe taxonomique des bactéries. La recherche sur les bactériophages pour usage médicinal ne fait que commencer, mais a conduit à des progrès dans l'imagerie microscopique. Alors que les bactériophages constituent une solution possible au problème de la résistance aux antibiotiques, il ne existe aucune preuve clinique encore qu'ils peuvent être déployés en tant qu'agents thérapeutiques pour guérir la maladie.
Phagothérapie a été utilisé dans le passé sur les humains aux États-Unis et en Europe au cours des années 1920 et 1930, mais ces traitements eu des résultats mitigés. Avec la découverte de la pénicilline dans les années 1940, l'Europe et les États-Unis ont changé de stratégies thérapeutiques pour l'utilisation d'antibiotiques. Cependant, dans les anciens phages thérapies Union soviétique continue à étudier. Dans la République de Géorgie, l'Institut Eliava des bactériophages, de microbiologie et de virologie poursuit ses recherches sur l'utilisation de thérapie par les phages. Diverses sociétés et fondations en Amérique du Nord et en Europe sont actuellement des recherches sur les thérapies phages. Cependant, phage vivent et la reproduction; préoccupations concernant le génie génétique des virus libérés librement limitent actuellement certains aspects de la thérapie par les phages.
Les bactériocines sont également une alternative de plus en plus aux antibiotiques à petites molécules classiques. Différentes classes de bactériocines ont un potentiel comme agents thérapeutiques différents. Bactériocines petites molécules ( microcines, par exemple, et lantibiotiques) peuvent être similaires aux antibiotiques classiques; bactériocines colicine comme sont plus susceptibles d'être à spectre étroit, exigeant de nouveaux diagnostics moléculaires avant le traitement, mais aussi qui ne soulèvent pas le spectre de la résistance au même degré. Un inconvénient de grandes molécules antibiotiques, ce est qu'ils auront de la difficulté par rapport traverser les membranes et les voyages systémique dans tout le corps. Pour cette raison, ils sont le plus souvent proposés pour une application topique ou gastro-intestinale. Parce bactériocines sont des peptides, ils sont plus facilement que les petites molécules conçues. Ceci peut permettre la production d'un cocktail d'antibiotiques et dynamique améliorées qui sont modifiés pour surmonter la résistance.
Les probiotiques sont une autre alternative qui va au-delà des antibiotiques traditionnels en utilisant une culture vivante qui peut se imposer comme un symbiote, concurrence, inhiber, ou simplement interférer avec la colonisation par des agents pathogènes. Il peut se produire des antibiotiques ou des bactériocines, essentiellement fournir le médicament in vivo et in situ, ce qui peut éviter les effets secondaires de l'administration systémique.

