
Tuberculose
Saviez-vous ...
Cette sélection Wikipedia est déconnecté disponibles à partir enfants SOS pour la distribution dans le monde en développement. Visitez le site Web d'enfants SOS au http://www.soschildren.org/
| Tuberculose | |
|---|---|
| les ressources de classification et externes | |
 Poitrine X-ray d'une personne atteinte de tuberculose avancée. Infection dans les deux poumons est marquée par des pointes de flèches blanches, et la formation d'une cavité est marqué par des flèches noires. | |
| CIM 10 | Un 15- Un 19 |
| CIM 9 | 010- 018 |
| OMIM | 607948 |
| DiseasesDB | 8515 |
| MedlinePlus | 000077 000624 |
| eMedicine | med / 2324 Emerg / 618 Radio / 411 |
| MeSH | D014376 |
La tuberculose, VTT, ou de la tuberculose (court pour tuberculeux bacille) est un courant, et dans de nombreux cas mortel, une maladie infectieuse causée par différentes souches de mycobactéries, habituellement Mycobacterium tuberculosis. La tuberculose se attaque généralement le les poumons, mais peut également affecter d'autres parties du corps. Elle se propage par l'air lorsque les gens qui ont une toux infection tuberculose active, éternuent, ou transmettre des fluides respiratoires dans l'air. La plupart des infections sont asymptomatique et latente, mais environ un sur dix infections latentes progresse finalement vers une maladie active qui, si elle ne est pas traitée, tue plus de 50% de ceux de sorte infecté.
Les symptômes classiques de l'infection de tuberculose active sont un une toux chronique avec teinté de sang crachats, la fièvre , sueurs nocturnes, et la perte de poids (ce dernier don de naissance au terme autrefois répandue «consommation»). L'infection des autres organes provoque un large éventail de symptômes. Diagnostic de la tuberculose active se appuie sur radiologie (communément Les rayons X de la poitrine), ainsi que l'examen microscopique et culture microbiologique de liquides corporels. Diagnostic de la tuberculose latente se appuie sur la test cutané tuberculinique (TST) et / ou des tests sanguins. Le traitement est difficile et nécessite l'administration de multiples antibiotiques sur une longue période de temps. Les contacts sociaux sont également examinés et traités si nécessaire. La résistance aux antibiotiques est un problème croissant dans plusieurs tuberculose résistante aux médicaments (MDR-TB) infections. La prévention repose sur les programmes de dépistage et la vaccination avec le vaccin bacille Calmette-Guérin.
Un tiers de la population mondiale est pensé pour avoir été infectés par M. la tuberculose, de nouvelles infections qui se produisent à un taux d'environ une seconde. En 2007, on estimait à 13,7 millions de cas actifs chroniques à l'échelle mondiale, tandis qu'en 2010, il y avait environ 8,8 millions de nouveaux cas et 1,5 millions de décès associés, principalement survenus pays en voie de développement. Le nombre absolu de cas de tuberculose a diminué depuis 2006, et de nouveaux cas a diminué depuis 2002. La répartition de la tuberculose ne est pas uniforme à travers le monde; environ 80% de la population dans de nombreux pays asiatiques et africains positifs lors de tests tuberculiniques, tandis que seulement 5 à 10% de la population des États-Unis le test est positif. Plus de gens dans le monde en développement contrat de la tuberculose en raison de l'immunité compromise, principalement en raison de taux élevés de VIH infection et le développement correspondant de sida .
Signes et symptômes

Environ 5-10% de ceux sans le VIH, infecté par la tuberculose, de développer la maladie active au cours de leur vie. En revanche, 30% des personnes co-infectées par le VIH développent une maladie active. La tuberculose peut infecter ne importe quelle partie du corps, mais se produit le plus souvent dans les poumons (appelés tuberculose pulmonaire). Tuberculose extrapulmonaire se produit lorsque la tuberculose se développe en dehors des poumons. Tuberculose extrapulmonaire peut coexister avec tuberculose pulmonaire ainsi. Signes et symptômes généraux sont la fièvre , frissons, sueurs nocturnes, perte d'appétit, perte de poids, et la fatigue, et significatif hippocratisme digital peut également se produire.
Pulmonaire
Si une infection tuberculeuse ne devient actif, il se agit le plus souvent les poumons (dans environ 90% des cas). Les symptômes peuvent inclure douleur thoracique et une toux produisant des crachats prolongée. Environ 25% des personnes peut ne présenter aucun symptôme (ils restent "asymptomatique"). Parfois, les gens peuvent cracher du sang en petites quantités, et dans de très rares cas, l'infection peut se éroder dans le artère pulmonaire, entraînant une hémorragie massive ( L'anévrisme de Rasmussen). La tuberculose peut devenir une maladie chronique et causer des cicatrices dans les lobes supérieurs des poumons. Les lobes pulmonaires supérieurs sont plus souvent touchés par la tuberculose que les inférieurs. La raison de cette différence ne est pas tout à fait clair. Il peut être dû soit à une meilleure circulation de l'air, ou à une mauvaise drainage lymphatique dans les poumons supérieures.
Extrapulmonaire
Dans 15 à 20% des cas actifs, l'infection se propage à l'extérieur des organes respiratoires, causant d'autres types de tuberculose. Ceux-ci sont collectivement désignées comme «la tuberculose extrapulmonaire". Tuberculose extrapulmonaire est plus fréquente chez personnes immunodéprimées et les jeunes enfants. Dans ceux avec le VIH, cela se produit dans plus de 50% des cas. Sites d'infection extrapulmonaire notables incluent la plèvre (en pleurésie tuberculeuse), le système nerveux central (en tuberculeuse la méningite ), le système lymphatique (en scrofula du cou), le système génito-urinaire (en urogénitale tuberculose), et les os et les articulations (en La maladie de Pott de la colonne vertébrale), entre autres. Quand il se propage à l'os, il est également connu comme "tuberculose osseuse". une forme de ostéomyélite. Parfois, l'éclatement d'un abcès tuberculeux par des résultats de la peau en ulcère tuberculeux. Un ulcère provenant de ganglions lymphatiques à proximité infectés est indolore, élargissant lentement et a une apparence de «peau de chamois". Une forme potentiellement plus grave généralisée de la tuberculose est appelé "diffusé" TB, communément connu sous le nom la tuberculose miliaire. La tuberculose miliaire représente environ 10% des cas de tuberculose extrapulmonaire.
Causes
Mycobactéries

La principale cause de la tuberculose est Mycobacterium tuberculosis, une petite, aérobie, immobiles bacille. La haute lipides contenu de cet agent pathogène représente pour beaucoup de ses caractéristiques cliniques uniques. Il divise tous les 16 à 20 heures, ce qui est un taux extrêmement lente par rapport à d'autres bactéries, qui divisent généralement en moins d'une heure. Les mycobactéries ont un bicouche lipidique externe de la membrane. Si un La coloration de Gram est effectuée, VTT soit taches très faiblement "Gram positif" ou ne conserve pas de colorant en raison de la forte lipides et teneur en acide mycolique de sa paroi cellulaire. VTT peut résister faible désinfectants et survivre dans un état sec pendant des semaines. Dans la nature, la bactérie peut se développer uniquement dans les cellules d'un organisme hôte, mais M. la tuberculose peut être cultivé en laboratoire.
Utilisation colorants histologiques sur échantillons de expectoré flegme (aussi appelé «crachats»), les scientifiques peuvent identifier VTT sous un (léger) microscope ordinaire. Depuis VTT conserve certaines taches, même après avoir été traités avec une solution acide, il est classé comme un bacille acido-résistants (BAAR). Les techniques de coloration acido-résistants les plus courants sont le Ziehl-Neelsen, qui teint BAAR un rouge vif qui se détache nettement sur un fond bleu, et de la Teinture pour auramine-rhodamine suivie par microscopie de fluorescence.
Le M. complexe tuberculosis (CMTB) comprend quatre autres TB causant mycobactéries: M. bovis, M. africanum, M. Canetti, et M. microti. M. africanum ne est pas généralisée, mais ce est une cause importante de la tuberculose dans certaines parties de l'Afrique. M. bovis était une fois une cause fréquente de la tuberculose, mais l'introduction de lait pasteurisé a largement éliminé cela comme un problème de santé publique dans les pays développés. M. Canetti est rare et semble se limiter à la Corne de l'Afrique , bien que quelques cas ont été observés chez les émigrants africains. M. microti est également rare et est principalement observé chez les personnes immunodéficientes, bien que la la prévalence de cet agent pathogène a éventuellement été considérablement sous-estimé.
D'autres mycobactéries pathogènes connus comprennent M. leprae, M. avium, et M. kansasii. Les deux dernières espèces sont classées comme " mycobactéries non tuberculeuses »(NTM). de cause ni la tuberculose, ni NTM la lèpre , mais ils ne provoquent des maladies pulmonaires qui ressemblent à la tuberculose.
Les facteurs de risque
Un certain nombre de facteurs rendent les gens plus vulnérables aux infections de tuberculose. Le facteur de risque le plus important est globalement le VIH ; 13% de tous les cas de tuberculose sont infectés par le virus. Ce est un problème particulier dans l'Afrique subsaharienne , où les taux de VIH sont élevés. La tuberculose est étroitement liée à la fois à la surpopulation et la malnutrition , ce qui en fait l'un des principaux maladies de la pauvreté. Ceux à haut risque comprennent ainsi: les personnes qui se injectent des drogues illicites, les habitants et les employés de lieux où les gens se rassemblent vulnérables (par exemple, les prisons et les refuges pour sans abri), les communautés médicalement défavorisées et pauvres en ressources, les minorités ethniques à haut risque, les enfants en contact étroit avec haute -Risque catégorie patients et les fournisseurs de soins de santé au service de ces clients. Maladie pulmonaire chronique est un autre facteur de risque important - avec silicose augmente le risque environ 30 fois. Ceux qui fument cigarettes ont près de deux fois le risque de tuberculose que les non fumeurs. D'autres états pathologiques peuvent également augmenter le risque de développer la tuberculose, y compris l'alcoolisme et le diabète sucré (augmentation triple). Certains médicaments, tels que corticostéroïdes et infliximab (un anticorps monoclonal anti-αTNF) deviennent de plus en plus des facteurs de risque importants, notamment dans le monde développé. Il existe également un susceptibilité génétique, pour lesquels importance globale reste indéfini.
Mécanisme

Transmission
Quand les gens avec la toux de la tuberculose pulmonaire active, éternuent, parler, chanter, ou de cracher, elles expulsent infectieuse des gouttelettes d'aérosol de 0,5 à 5,0 um de diamètre. Un seul éternuement peut libérer jusqu'à 40 000 gouttelettes. Chacune de ces gouttelettes peuvent transmettre la maladie, car la dose infectieuse de la tuberculose est très faible (l'inhalation de moins de 10 bactérie peut causer une infection).
Les personnes ayant un contact prolongé, fréquente ou étroit avec des personnes atteintes de tuberculose sont particulièrement exposés au risque d'infection, avec un taux d'infection de 22% prévue. Une personne atteinte de tuberculose active, mais non traitée peut infecter 10 à 15 (ou plus) d'autres personnes par an. Transmission doit se produire uniquement des personnes atteintes de tuberculose active - ceux qui ont une infection latente ne sont pas pensés pour être contagieuse. La probabilité de transmission d'une personne à une autre dépend de plusieurs facteurs, y compris le nombre de gouttelettes infectieuses expulsés par le transporteur, l'efficacité de la ventilation, la durée d'exposition, la de la virulence de M. tuberculose souche, le niveau d'immunité de la personne non infectée, et d'autres. La cascade de transmission de personne à personne peut être contournée par une ségrégation de fait ceux qui ont une tuberculose active ("manifeste") et de les mettre sur les régimes de médicaments anti-TB. Après environ deux semaines de traitement efficace, les sujets avec infections actives non résistants général ne restent pas contagieux pour les autres. Si quelqu'un ne devient infecté, il faut généralement trois à quatre semaines avant que la personne nouvellement infectée devient assez infectieux pour transmettre la maladie à d'autres.
Pathogénèse
Environ 90% des personnes infectées par M. la tuberculose ont , les infections asymptomatiques latentes de tuberculose (parfois appelés ITL), avec seulement une durée de vie 10% de chances que l'infection latente va progresser au manifeste, la maladie tuberculeuse actif. Dans ceux avec le VIH, le risque de développer une tuberculose active augmente à près de 10% par an. Si un traitement efficace ne est pas donné, le taux de mortalité pour les cas de tuberculose active est de 66%.
infection tuberculeuse débute lorsque le mycobactéries atteindre le alvéoles pulmonaires, où ils envahissent et se répliquer dans endosomes des alvéolaire macrophages. Le site primaire de l'infection dans les poumons, connu sous le nom " Ghon focus ", est généralement situé soit dans la partie supérieure du lobe inférieur, ou de la partie inférieure de la lobe supérieur. La tuberculose des poumons peut aussi se faire par l'infection de la circulation sanguine. Ceci est connu en tant que Simon mise au point et se trouve généralement dans la partie supérieure du poumon. Cette transmission hématogène peut également transmettre l'infection à des sites plus éloignés, comme les ganglions lymphatiques périphériques, les reins, le cerveau, les os. Toutes les parties du corps peuvent être atteintes par la maladie, mais pour des raisons inconnues il affecte rarement le coeur , muscles squelettiques, pancréas, ou thyroïde.
La tuberculose est classé comme l'un des maladies inflammatoires granulomateuses. Les macrophages, Lymphocytes T, Les lymphocytes B, et fibroblastes sont parmi les cellules qui se agrègent pour former avec des granulomes, lymphocytes entourant les macrophages infectés. Le granulome empêche la diffusion des mycobactéries et fournit un environnement local pour l'interaction de cellules du système immunitaire. Les bactéries à l'intérieur du granulome peuvent entrer en dormance, entraînant une infection latente. Une autre caractéristique des granulomes est le développement de la mort cellulaire anormale ( nécrose) dans le centre de tubercules. À l'oeil nu, ce qui a la texture de doux, de fromage blanc et est appelé caséeuse nécrose.
Si les bactéries de la tuberculose gagnent l'entrée dans la circulation sanguine d'une zone des tissus endommagés, ils peuvent se propager dans tout le corps et mettre en place de nombreux foyers d'infection, tous apparaissant comme de minuscules tubercules blancs dans les tissus. Cette forme grave de la maladie de la tuberculose, la plus courante chez les jeunes enfants et les personnes atteintes du VIH, est appelé la tuberculose miliaire. Les gens avec ce tuberculose disséminée ont un taux de létalité élevé même avec un traitement (environ 30%).
Dans beaucoup de gens, l'infection croît et décroît. la destruction des tissus et la nécrose sont souvent compensés par la guérison et la fibrose. Tissu affecté est remplacé par des cicatrices et des cavités remplies de matériel nécrotique caséeuse. Au cours de la maladie active, certaines de ces cavités sont reliées à des passages d'air bronches et ce matériau peuvent être craché. Il contient des bactéries vivantes, et ainsi peut propager l'infection. Le traitement avec appropriées antibiotiques tue les bactéries et permet la guérison doit avoir lieu. Après traitement, les zones touchées sont finalement remplacés par du tissu cicatriciel.
Diagnostic

La tuberculose active
Diagnostic de la tuberculose active basée simplement sur les signes et symptômes est difficile, comme ce est le diagnostic de la maladie chez les personnes qui sont immunodéprimés. Un diagnostic de la tuberculose doit cependant être considéré dans ceux avec des signes de maladie pulmonaire ou symptômes constitutionnels d'une durée de deux semaines. Un radiographie pulmonaire et multiple cultures d'expectorations pour bacilles acido-résistants font généralement partie de l'évaluation initiale. Interféron-γ tests de libération et des tests cutanés à la tuberculine sont de peu d'utilité dans le monde en développement. TLIG ont des limitations semblables à ceux avec le VIH.
Un diagnostic définitif de la tuberculose est faite en identifiant M. tuberculosis dans un échantillon clinique (par exemple, expectorations, pus, ou un tissu biopsie). Toutefois, le processus de culture difficile pour cet organisme à croissance lente peut prendre de deux à six semaines de sang ou de culture des expectorations. Ainsi, le traitement est souvent commencé avant cultures sont confirmées.
Les tests d'amplification d'acide nucléique et test de l'adénosine désaminase peut permettre un diagnostic rapide de la tuberculose. Ces tests, cependant, ne sont pas systématiquement recommandés, car ils modifient rarement comment une personne est traitée. Des tests sanguins pour détecter les anticorps ne sont pas spécifiques ou sensibles, de sorte qu'ils ne sont pas recommandés.
La tuberculose latente

Le Mantoux test cutané à la tuberculine est souvent utilisé pour dépister les personnes à risque élevé de tuberculose. Ceux qui ont déjà été vaccinés peuvent avoir un résultat de test de faux positifs. Le test peut être faussement négatifs chez les personnes la sarcoïdose, Lymphome, de Hodgkin la malnutrition , ou plus particulièrement, chez ceux qui ne sont pas vraiment avoir une tuberculose active. Interféron gamma essais de libération (IGRA), sur un échantillon de sang, sont recommandées dans ceux qui sont positifs à l'épreuve de Mantoux. Celles-ci ne sont pas affectés par la vaccination ou plus mycobactéries environnementales, afin qu'ils génèrent moins des résultats faussement positifs. Cependant, ils sont affectés par M. szulgai, M. marinum et M. kansasii. TDIG peut augmenter la sensibilité lorsqu'il est utilisé en plus du test de la peau, mais peut-être moins sensible que le test de la peau lorsqu'il est utilisé seul.
Prévention
Les efforts de prévention et de contrôle de la tuberculose reposent principalement sur la vaccination des nourrissons et le traitement de détection et appropriée des cas actifs. L' Organisation mondiale de la santé a connu un certain succès avec l'amélioration des régimes de traitement, et une petite diminution du nombre de cas.
Vaccins
La seule actuellement disponible vaccin à partir de 2011 est bacille de Calmette-Guérin (BCG) qui, si elle est efficace contre une maladie disséminée dans l'enfance, confère une protection contre incompatibles contracter la tuberculose pulmonaire. Néanmoins, il est le vaccin le plus utilisé dans le monde entier, avec plus de 90% de tous les enfants d'être vaccinés . Toutefois, l'immunité qu'il induit diminue après une dizaine d'années. Comme la tuberculose est rare dans la plupart du Canada, le Royaume-Uni et les Etats-Unis, le BCG ne est administré à des personnes à haut risque. Une partie du raisonnement se opposant à l'utilisation du vaccin est qu'il rend la test cutané tuberculinique faussement positifs, et donc, d'aucune utilité dans le dépistage. Un certain nombre de nouveaux vaccins sont actuellement en développement.
Santé publique
L'Organisation mondiale de la Santé a déclaré la tuberculose «urgence de santé mondiale» en 1993, et en 2006, le Partenariat Halte à la tuberculose a développé une Plan mondial Halte à la tuberculose, qui vise à sauver 14 millions de vies entre son lancement et 2015. Un certain nombre d'objectifs qu'ils se sont fixés ne sont pas susceptibles d'être atteints d'ici à 2015, principalement en raison de l'augmentation de la tuberculose associée au VIH et l'émergence de plusieurs médicaments la tuberculose, résistante (MDR-TB). Un système de classification mise au point par la tuberculose American Thoracic Society est principalement utilisé dans les programmes de santé publique.
Gestion
Traitement de la tuberculose utilise des antibiotiques pour tuer les bactéries. Un traitement efficace de la tuberculose est difficile, en raison de la composition de la structure et chimique inhabituelle de la paroi cellulaire mycobactérienne, ce qui empêche l'entrée de médicaments et fait de nombreux antibiotiques inefficaces. Les deux antibiotiques les plus couramment utilisés sont l'isoniazide et rifampicine, et les traitements peuvent être prolongés, prendre plusieurs mois. Le traitement de la tuberculose latente emploie habituellement un seul antibiotique, tandis que la tuberculose active est mieux traitée avec des combinaisons de plusieurs antibiotiques pour réduire le risque de développement de bactéries la résistance aux antibiotiques. Personnes atteintes d'infections latentes sont également traités pour les empêcher de progresser vers une tuberculose active plus tard dans la vie. Traitement directement observé, ce est à dire ayant un fournisseur de soins de santé regarder la personne de prendre leurs médicaments, est recommandée par l'OMS dans un effort pour réduire le nombre de personnes qui ne prennent pas de manière appropriée des antibiotiques. La preuve à l'appui de cette pratique sur les gens tout simplement de prendre leurs médicaments est indépendamment pauvres. Méthodes pour rappeler aux gens l'importance du traitement ne apparaît cependant efficace.
Nouvelle apparition
Le traitement recommandé de la tuberculose pulmonaire nouvelle apparition, à partir de 2010, est de six mois d'une combinaison d'antibiotiques contenant de la rifampicine, l'isoniazide, pyrazinamide et éthambutol pendant les deux premiers mois, et seulement la rifampicine et à l'isoniazide pour les quatre derniers mois. Lorsque la résistance à l'isoniazide est élevé, l'éthambutol peut être ajouté pour les quatre derniers mois comme une alternative.
Maladie récurrente
Si la tuberculose revient, les tests pour déterminer à laquelle il est sensible antibiotiques est important avant de déterminer le traitement. Si est recommandé multiples résistant aux médicaments contre la tuberculose (TB-MR) est détectée, le traitement par au moins quatre antibiotiques efficaces pour 18 à 24 mois.
la résistance des médicaments
La résistance primaire se produit quand une personne est infectée par une souche résistante de la tuberculose. Une personne atteinte de tuberculose totalement sensible peut développer une résistance secondaire (acquise) pendant le traitement en raison d'un traitement inadéquat, ne prenant pas le régime prescrit de façon appropriée (manque de respect), ou l'utilisation de médicaments de mauvaise qualité. TB résistante aux médicaments est un problème grave de santé publique dans de nombreux pays en développement, que son traitement est plus long et nécessite des médicaments plus coûteux. MDR-TB est définie comme la résistance aux deux médicaments les plus efficaces antituberculeux de première ligne: la rifampicine et l'isoniazide. Tuberculose ultrarésistante-est également résistant à trois ou plus des six classes de médicaments de deuxième ligne. Totalement tuberculose résistante aux médicaments, qui a été observé pour la première en 2003 en Italie, mais pas largement rapporté jusqu'en 2012, est résistant à tous les médicaments actuellement utilisés.
Pronostic

pas de données ≤10 ≥10-25 ≥25-50 ≥50-75 ≥75-100 ≥100-250 | ≥250-500 ≥500-750 ≥750-1000 ≥1000-2000 ≥2000-3000 ≥ 3000 |
La progression de l'infection à la maladie déclarée de la tuberculose se produit lorsque les bacilles à surmonter les défenses du système immunitaire et commencent à se multiplier. Dans la maladie de la tuberculose primaire (certains de 1-5% des cas), cela se produit peu de temps après l'infection initiale. Cependant, dans la majorité des cas, un infection latente se produit sans symptômes évidents. Ces bacilles dormants produisent tuberculose active dans 5-10% de ces cas latents, souvent plusieurs années après l'infection.
Le risque de réactivation augmente avec l'immunosuppression, telle que celle provoquée par une infection par le VIH. Chez les personnes co-infectés avec M. la tuberculose et le VIH, le risque de réactivation augmente à 10% par an. Les études utilisant l'empreinte génétique de M. souches de tuberculose ont montré réinfection contribue plus substantielle à la tuberculose récurrente qu'on ne le pensait, avec les estimations qu'il pourrait expliquer plus de 50% des cas réactivés dans les zones où la tuberculose est courante. Le risque de décès d'un cas de tuberculose est d'environ 4% à partir de 2008, en baisse de 8% en 1995.
Épidémiologie
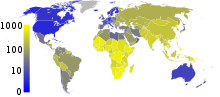
Environ un tiers de la population mondiale a été infectée par M. la tuberculose, et de nouvelles infections se produisent à un rythme d'un par seconde à l'échelle mondiale. Cependant, la plupart des infections avec M. la tuberculose ne provoque pas de maladie de la tuberculose, et de 90 à 95% des infections restent asymptomatiques. En 2007, on estimait à 13,7 millions de cas actifs chroniques. En 2010, il y avait 8,8 millions de nouveaux cas de tuberculose diagnostiqués, et 1,45 millions de décès, la plupart de ces survenant dans pays en voie de développement. De ces 1.450.000 décès, environ 0.350.000 survenir chez les personnes co-infectées par le VIH.
La tuberculose est la deuxième cause la plus fréquente de décès par maladie infectieuse (après celles dues au VIH / SIDA). Le nombre absolu de cas de tuberculose (" prévalence ") a été à la baisse depuis 2005, alors que de nouveaux cas (" incidence ") ont diminué depuis 2002. La Chine a réalisé des progrès particulièrement dramatique, avec une réduction d'environ 80% de son taux de mortalité de la tuberculose entre 1990 et 2010. La tuberculose est plus fréquente dans les pays en développement, environ 80% de la population dans de nombreux pays asiatiques et africains pays positifs lors de tests tuberculiniques, tandis que seulement 5 à 10% de la population américaine test positif. Les espoirs de contrôler totalement la maladie ont été considérablement freiné en raison d'un certain nombre de facteurs, y compris la difficulté de développer un vaccin efficace, l'argent et de temps -consuming processus de diagnostic, la nécessité de nombreux mois de traitement, l'augmentation de la tuberculose associée au VIH, et l'émergence de cas résistants aux médicaments dans les années 1980.

En 2007, le pays avec le taux d'incidence le plus élevé de la TB était le Swaziland , avec 1 200 cas par 100 000 personnes. Inde avait le plus grand incidence totale, avec une estimation de 2,0 millions de nouveaux cas. Dans les pays développés, la tuberculose est moins fréquente et se trouve principalement dans les zones urbaines. Tarifs par 100 000 personnes dans différentes régions du monde où: à l'échelle mondiale 178, 332 Afrique, les Amériques, la Méditerranée orientale 36 173 63, Europe, Asie du Sud 278, et du Pacifique occidental 139 en 2010. Au Canada et en Australie, la tuberculose est beaucoup plus commun entre les les peuples autochtones, en particulier dans les zones reculées. Aux États-Unis, les Aborigènes ont une mortalité cinq fois plus de la tuberculose.
L'incidence de la tuberculose varie avec l'âge. En Afrique, il touche principalement les adolescents et les jeunes adultes. Cependant, dans les pays où les taux d'incidence ont diminué de façon spectaculaire (comme les États-Unis), la tuberculose est principalement une maladie des personnes âgées et les personnes immunodéprimées (facteurs de risque sont énumérés ci-dessus).
Histoire
La tuberculose est présente chez l'homme depuis l'antiquité au plus tard. La détection précoce sans ambiguïté de M. la tuberculose implique preuves de la maladie dans les restes de bisons datées il ya environ 17000 années. Cependant, si la tuberculose chez les bovins origine, puis a été transféré à l'homme, ou si elle a divergé d'un ancêtre commun, est actuellement incertaine. Une comparaison de la les gènes de M. complexe tuberculosis (CMTB) chez l'homme pour MTBC chez les animaux suggère les humains ne ont pas acquis MTBC des animaux lors de la domestication des animaux, comme on le croyait auparavant. Les deux souches de la bactérie de la tuberculose partagent un ancêtre commun, qui aurait infecté des humains dès le Révolution néolithique. Des restes de squelettes humains préhistoriques montrent (4000 BC) avait la tuberculose, et les chercheurs ont trouvé la carie tuberculeuse dans les épines de égyptiens momies datant de 3000-2400 BC phtisie est un mot grec pour la consommation, un vieux terme de la tuberculose pulmonaire. environ 460 BC, Hippocrate identifié phtisie que la maladie la plus répandue de l'époque. Il a été dit d'impliquer la fièvre et de la toux jusqu'à de sang, qui était presque toujours mortelle. Les études génétiques suggèrent la tuberculose était présent dans Amériques d'environ l'an 100 AD.
Avant la révolution industrielle , le folklore souvent associée avec la tuberculose vampires . Si un membre d'une famille en est mort, les autres membres infectés perdraient leur santé lentement. Les gens croyaient cela a été causé par la personne d'origine avec la tuberculose drainant la vie des autres membres de la famille.
Bien que la forme pulmonaire associée à tubercules a été créé comme une pathologie par Dr Richard Morton en 1689, en raison de la variété de ses symptômes, la tuberculose n'a pas été identifié comme une seule maladie jusqu'à ce que les années 1820, et n'a pas été nommé par la tuberculose jusqu'en 1839 JL Schönlein. Pendant les années 1838-1845, le Dr John Croghan, le propriétaire de Mammoth Cave , a apporté un certain nombre de personnes atteintes de tuberculose dans la grotte dans l'espoir de guérir la maladie de la température constante et la pureté de l'air de la grotte; ils sont morts dans l'année. Hermann Brehmer a ouvert le premier tuberculose sanatorium en 1859 à Sokołowsko, Pologne.

La tuberculose provoquant bacille, Mycobacterium tuberculosis, a été identifié et décrit le 24 Mars 1882 par Robert Koch. Il a reçu le Prix Nobel de physiologie ou médecine en 1905 pour cette découverte. Koch ne croyait pas bovine (bovins) et les maladies de la tuberculose humaine étaient semblables, ce qui a retardé la reconnaissance de lait infecté comme une source d'infection. Par la suite, le risque de transmission à partir de cette source a été considérablement réduite grâce à l'invention de la processus de pasteurisation. Koch a annoncé une extrait de la glycérine des bacilles tuberculeux comme un «remède» pour la tuberculose en 1890, en l'appelant «la tuberculine. Bien qu'il ne était pas efficace, il a ensuite été adapté avec succès comme un test de dépistage de la présence de la tuberculose présymptomatique.
Albert Calmette et Camille Guérin a obtenu le premier succès véritable dans la vaccination contre la tuberculose en 1906, en utilisant atténué bovine souche de tuberculose. Ça s'appelait bacille de Calmette et Guérin (BCG). Le vaccin BCG a été utilisé pour la première sur les humains en 1921 à France , mais seulement reçu une large acceptation dans le États-Unis , Grande-Bretagne , et l'Allemagne après la Seconde Guerre mondiale.
La tuberculose a causé la préoccupation du public le plus répandu dans les 19e et début du 20e siècle comme un maladie endémique des populations urbaines pauvres. En 1815, un décès sur quatre en Angleterre est due à la «consommation». En 1918, une personne sur six décès en France était toujours causés par la tuberculose. Après avoir déterminé la maladie était contagieuse dans les années 1880, la tuberculose a été mis sur une liste des maladies à déclaration obligatoire en Grande-Bretagne, des campagnes ont été lancées pour empêcher les gens de cracher dans les lieux publics, et les pauvres infectés ont été "encouragé" pour entrer sanatoriums qui ressemblaient à des prisons (les sanatoriums pour classes moyennes et supérieures excellente de soins offert et des soins médicaux constants). Quelles que soient les (prétendus) avantages du «air frais» et le travail dans les sanatoriums, même dans les meilleures conditions, 50% de ceux qui sont entrés mort dans les cinq ans (vers 1916).
En Europe, les taux de tuberculose ont commencé à augmenter au début des années 1600 à un niveau de crête dans les années 1800, quand il a causé près de 25% de tous les décès. Mortalité puis a diminué de près de 90% dans les années 1950. L'amélioration de la santé publique ont commencé à réduire de manière significative les taux de tuberculose avant même l'arrivée de streptomycine et d'autres antibiotiques, bien que la maladie est restée une menace importante pour la santé publique, tels que, lorsque le Medical Research Council a été formé en Grande-Bretagne en 1913, son objectif initial était la recherche de la tuberculose.
En 1946, le développement de l'antibiotique streptomycine faite traitement et la guérison de la tuberculose une réalité effective. Avant l'introduction de ce médicament, le seul traitement (sauf sanatoriums) était une intervention chirurgicale, y compris le " technique de pneumothorax ", qui impliquait effondrer un poumon infecté par« repos »et permettre à des lésions tuberculeuses à guérir. L'émergence de la tuberculose multirésistante a de nouveau introduit la chirurgie comme une option dans la norme de soins généralement reconnue dans le traitement des infections de la tuberculose. interventions chirurgicales actuelles impliquer le retrait de cavités thoraciques pathologiques ("bulles") dans les poumons de réduire le nombre de bactéries et d'augmenter l'exposition des bactéries restantes aux médicaments dans la circulation sanguine, réduisant ainsi simultanément la charge bactérienne totale et augmenter l'efficacité du traitement antibiotique systémique . Les espoirs d'éliminer complètement la tuberculose (cf. la variole ) de la population ont été anéantis après la hausse des souches résistantes aux médicaments dans les années 1980. La résurgence ultérieure de la tuberculose a abouti à la déclaration d'une urgence sanitaire mondiale par l'Organisation mondiale de la Santé en 1993.
Société et culture
L' Organisation mondiale de la Santé , Fondation Bill et Melinda Gates, et le gouvernement des États-Unis subventionnent un nouveau test diagnostique à action rapide pour une utilisation dans les pays à faible revenu et à revenu intermédiaire. Cela permettra de réduire le coût de $ 16,86 à $ 9,98. En outre, le test peut déterminer se il ya résistance à l'antibiotique rifampicine qui pourrait indiquer la tuberculose multi-résistante et est précis dans ceux qui sont co-infectés par le VIH. Beaucoup d'endroits pauvres en ressources à partir de 2011 ne ont encore accès à la microscopie des expectorations.
L'Inde avait le plus grand nombre total de cas de tuberculose dans le monde entier en 2010, en partie en raison de mauvaise gestion des maladies dans le secteur des soins de santé privés. Des programmes tels que la Programme de contrôle national révisé de tuberculose contribuent à réduire les niveaux de tuberculose parmi les personnes recevant des soins de santé publique.
Recherche
Le vaccin BCG a des limites, et la recherche pour développer de nouveaux vaccins contre la tuberculose est en cours. Un certain nombre de candidats potentiels sont actuellement en la phase I et II des essais cliniques. Deux approches principales sont utilisées pour tenter d'améliorer l'efficacité des vaccins disponibles. Une approche implique l'addition d'un vaccin de sous-unité de BCG, tandis que l'autre stratégie tente de créer de nouveaux vaccins vivants mieux. MVA85A, un exemple d'un vaccin de sous-unité, actuellement en essais en Afrique du Sud, est basé sur un génétiquement modifié virus de la vaccine. Les vaccins sont espéraient jouer un rôle important dans le traitement de la maladie à la fois latente et active.
Pour encourager la découverte d'autres, les chercheurs et les décideurs politiques font la promotion de nouveaux modèles économiques de développement de vaccins, y compris les prix, les incitations fiscales, et faire avancer les engagements de marché. Un certain nombre de groupes, y compris le Partenariat Halte à la tuberculose, l'Initiative Vaccin tuberculose en Afrique du Sud, et de la Fondation Aeras Global TB Vaccine, sont impliqués dans la recherche. Parmi ceux-ci, la Fondation Aeras Global TB Vaccine a reçu un cadeau de plus de 280 millions de dollars (US) de la Fondation Bill et Melinda Gates pour développer et licence un vaccin amélioré contre la tuberculose pour une utilisation dans les pays fortement touchés.
Un certain nombre de médicaments sont à l'étude pour la tuberculose résistante aux médicaments multiples, y compris: bédaquiline et delamanid. Bédaquiline reçu US Food and Drug Administration (FDA) à la fin de 2012. La sécurité et l'efficacité de ces nouveaux agents sont encore incertaines, car elles sont fondées sur les résultats d'un nombre relativement petites études. Cependant, les données existantes suggèrent que les patients prenant bédaquiline en plus au traitement standard de la tuberculose sont cinq fois plus susceptibles de mourir que ceux sans le nouveau médicament, qui a abouti à des articles de revues médicales qui soulève des questions de politique de la santé au sujet de pourquoi la FDA a approuvé le médicament et qu'ils soient financiers liens avec la société faisant bédaquiline influencés le soutien de médecins pour son utilisation
D'autres animaux
Mycobactéries infectent de nombreux animaux différents, y compris les oiseaux, les rongeurs et les reptiles. La sous-espèce Mycobacterium tuberculosis , cependant, est rarement présente chez les animaux sauvages. Un effort d'éradication de la tuberculose bovine causée par Mycobacterium bovis des troupeaux de bovins et de cerf de Nouvelle-Zélande a été relativement efficace. Les efforts en Grande-Bretagne ont eu moins de succès.


