
Maladie de Lyme
À propos de ce écoles sélection Wikipedia
Arrangeant une sélection Wikipedia pour les écoles dans le monde en développement sans internet était une initiative de SOS Enfants. Cliquez ici pour en savoir plus sur le parrainage d'enfants.
| Maladie de Lyme | |
|---|---|
| les ressources de classification et externes | |
 Nymphes et adultes tiques du chevreuil peuvent être porteurs de la maladie de Lyme. Les nymphes sont de la taille d'une graine de pavot. | |
| CIM 10 | Un 69,2 |
| CIM 9 | 088,81 |
| DiseasesDB | 1531 |
| MedlinePlus | 001319 |
| eMedicine | l'article / 330 178 l'article / 965 922 l'article / 786 767 |
| MeSH | D008193 |
La maladie de Lyme, la maladie de Lyme est une maladie infectieuse causée par au moins trois espèces de bactéries appartenant au genre Borrelia. Borrelia burgdorferi stricto sensu est la principale cause de la maladie de Lyme en Amérique du Nord , alors que Borrelia afzelii et Borrelia garinii cause la plus européens cas. La maladie est nommé d'après les villes de Lyme et Old Lyme, Connecticut, Etats-Unis, où un certain nombre de cas ont été identifiés en 1975. Bien que Allen Steere rendu compte que la maladie de Lyme était un maladies transmises par les tiques en 1978, la cause de la maladie est restée un mystère jusqu'en 1981, lorsque B. burgdorferi a été identifié par Willy Burgdorfer.
La maladie de Lyme est une maladie transmise par les tiques la plus courante dans le Hémisphère Nord. Borrelia est transmis aux humains par la piqûre de tiques infectées appartenant à quelques espèces du genre Ixodes («tiques dures"). Les premiers symptômes peuvent inclure de la fièvre , des maux de tête , la fatigue, la dépression, et une éruption cutanée caractéristique circulaire appelé érythème migrant (EM). Symptômes non traités, plus tard gauche peut attaquer les articulations, le cœur et système nerveux central. Dans la plupart des cas, l'infection et ses symptômes sont éliminés par les antibiotiques , surtout si la maladie est traitée rapidement. Retardée ou traitement inadéquat peut entraîner des symptômes plus graves, qui peuvent être invalidantes et difficiles à traiter.
Signes et symptômes




La maladie de Lyme peut affecter plusieurs systèmes de l'organisme et de produire une gamme de symptômes. Ne sont pas tous les patients atteints de la maladie de Lyme auront tous des symptômes, et de nombreux symptômes ne sont pas spécifiques de la maladie de Lyme, mais peut se produire avec d'autres maladies. Le période d'incubation d'une infection à l'apparition des symptômes est habituellement une à deux semaines, mais peut être beaucoup plus courte (jour), ou beaucoup plus longue (plusieurs mois ou années).
Les symptômes se manifestent le plus souvent de Mai à Septembre, parce que l'état de nymphe de la tique est responsable de la plupart des cas. Infection asymptomatique existe, mais se produit en moins de 7% des individus infectés aux Etats-Unis. Infection asymptomatique peut être beaucoup plus fréquente chez les personnes infectées en Europe.
Infection localisée début
L'infection précoce est localisée où la maladie de Lyme ne est pas encore répandue dans le corps. La seule zone touchée est l'endroit où l'infection a d'abord entrer en contact avec la peau. Le signe classique d'infection locale tôt avec la maladie de Lyme est une circulaire, l'expansion vers l'extérieur éruption appelé érythème chronique migrant (aussi érythème migrant ou EM), qui se produit sur le site de la morsure de tique trois à trente jours après la piqûre de tique. L'éruption est rouge, et peut être chaud, mais est généralement indolore. Classiquement, la partie la plus profonde reste rouge foncé et devient indurée (est plus épaisse et plus ferme); le bord extérieur reste rouge; et la partie entre les efface, donnant l'apparence d'un boudine. Toutefois, la compensation partielle est rare, et le motif de bulle implique le plus souvent une rougeur central.
Les érythème migrant éruptions cutanées associées à l'infection précoce est trouvé dans environ 80% des patients et peuvent avoir une gamme des apparences dont la lésion de boeuf de l'œil cible classique et lésions apparaissant non ciblés. Les 20% sans les érythème migrant et les lésions non cibles peut souvent provoquer miss-identification de la maladie de Lyme.
EM est pensé pour se produire dans environ 80% des patients infectés. Les patients peuvent également éprouver symptômes pseudo-grippaux, tels que maux de tête , douleurs musculaires, de la fièvre , et malaise. La maladie de Lyme peut évoluer vers des stades ultérieurs même chez les patients qui ne développent pas une éruption cutanée.
Infection disséminée précoce
En quelques jours à quelques semaines après le début de l'infection locale, le bactéries Borrelia peuvent commencer à se répandre dans la circulation sanguine. EM peuvent développer des sites à travers le corps qui ne ont aucun rapport à la morsure de tique originale. Une autre condition de la peau qui est apparemment absente chez les patients nord-américains, mais se produit en Europe, est lymphocytome borrelial, un morceau violacé qui se développe sur le lobe de l'oreille, mamelon, ou scrotum. Autres symptômes discrets comprennent la migration des douleurs dans les muscles, les articulations et les tendons et les palpitations cardiaques et des vertiges causés par les changements de rythme cardiaque.
Divers problèmes neurologiques aigus, appelés neuroborréliose, apparaître dans 10-15% des patients non traités. Il se agit notamment paralysie faciale, qui est la perte de tonus musculaire sur un ou deux côtés du visage, ainsi que la méningite , qui implique des maux de tête violents, une raideur de la nuque, et sensibilité à la lumière. Radiculonévrite provoque des douleurs lancinantes qui peuvent interférer avec le sommeil, ainsi que des sensations cutanées anormales. Doux l'encéphalite peut entraîner la perte de mémoire, troubles du sommeil, ou des changements d'humeur. En outre, certaines rapports de cas ont décrit un état mental altéré comme le seul symptôme vu dans quelques cas de neuroborréliose tôt.
La maladie peut aussi avoir des manifestations cardiaques telles que bloc AV.
Infection disséminée fin
Après plusieurs mois, les patients non traités ou mal traités peuvent passer à développer des symptômes graves et chroniques qui affectent de nombreuses parties du corps, y compris le cerveau, les nerfs, les yeux, les articulations et le cœur. Beaucoup de symptômes invalidants peuvent se produire, y compris permanente paraparésie dans les cas extrêmes. La douleur névralgique associée rayonnant à partir de la colonne vertébrale est appelée syndrome Bannwarth.
L'étape diffusé fin est où l'infection a pleinement répandre dans tout le corps. Symptômes neurologiques chroniques se produisent dans un maximum de 5% des patients non traités. Un polyneuropathie qui implique des douleurs lancinantes, engourdissement et des picotements dans les mains ou les pieds peuvent se développer. Un syndrome neurologique appelée encéphalopathie de Lyme est associée à des problèmes cognitifs subtils, comme des difficultés de concentration et de mémoire à court terme. Ces patients peuvent également ressentir de la fatigue profonde. Toutefois, d'autres problèmes, tels que la dépression et fibromyalgie, ne sont pas plus fréquentes chez les personnes qui ont été infectées par le Lyme que dans la population générale.
Chronique encéphalomyélite, qui peut être évolutive, peut impliquer une déficience cognitive, une faiblesse dans les jambes, démarche maladroite, paralysie faciale, problèmes de vessie, vertiges et maux de dos. Dans de rares cas la maladie de Lyme non traitée peut causer Frank psychose, qui a été mal diagnostiqué comme la schizophrénie ou trouble bipolaire. Les attaques de panique et l'anxiété peut se produire; il peut également y avoir un comportement délirant, incluant délires somatoformes, parfois accompagnés par un dépersonnalisation ou le syndrome de déréalisation, où les patients commencent à se sentir détachés eux-mêmes ou de la réalité.
Arthrite de Lyme affecte habituellement les genoux. Dans une minorité de patients, l'arthrite peut se produire dans d'autres articulations, y compris les chevilles, les coudes, les poignets, les hanches et les épaules. La douleur est souvent légère ou modérée, généralement avec de l'enflure au articulation concernée. Les kystes de Baker peuvent se former et rupture. Dans certains cas, l'érosion des joints se produit.
Acrodermatite chronique atrophiante (ACA) est un trouble chronique de la peau observée principalement en Europe chez les personnes âgées. ACA commence comme un patch de bleu rougeâtre de la peau décolorée, souvent sur le dos des mains ou des pieds. La lésion se atrophie lentement sur plusieurs semaines ou mois, avec la peau devenant le premier mince et ridée et ensuite, si non traitée, complètement sèche et sans poils.
Cause

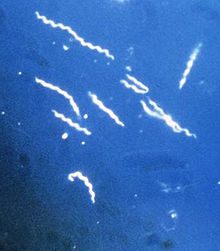

La maladie de Lyme est provoquée par spirochètes bactéries du genre Borrelia. Spirochètes sont entourés de peptidoglycane et des flagelles et sont composés d'environ 40% de l'ADN. En raison de leur enveloppe à double membrane, Borrelia sont souvent à tort décrit comme Gram négatif en dépit des différences considérables dans les composants de l'enveloppe par des bactéries Gram-négatives. Les Borrelia espèces qui sont la maladie de Lyme connexes sont collectivement connus comme Borrelia burgdorferi sensu lato, et de montrer beaucoup de la diversité génétique.
Borrelia burgdorferi sensu lato est composé de 18 espèces étroitement liées, mais seulement trois causer clairement la maladie de Lyme: B. burgdorferi stricto sensu (prédominant dans l'Amérique du Nord , mais aussi présente dans l'Europe ), B. afzelii et B. garinii (à la fois dans prédominante Eurasie). Certaines études ont également proposé B. bissettii et B. valaisiana peut parfois infecter les humains, mais ces espèces ne semblent pas être des causes importantes de maladie. Une étude 2013 par des chercheurs de l'école de Yale de la Santé publique et de médecine a constaté que la borréliose de peut être répandue dans les zones où la maladie de Lyme est endémique aux États-Unis.
Transmission
La maladie de Lyme est classé comme un zoonose, comme il est transmis à l'homme à partir d'un réservoir naturel chez les rongeurs par tiques qui se nourrissent de deux ensembles de hôtes. Tiques corps dur du genre Ixodes sont la principale vecteurs de la maladie de Lyme (également le vecteur de Babesia). La plupart des infections sont causées par les tiques dans le stade nymphal, car ils sont très petites et peuvent se nourrir pendant de longues périodes de temps inaperçus. Tiques larvaires sont très rarement infectées.
Dans l'intestin moyen de tique, la protéine de surface externe A de la borrelia (OspA) se lie au récepteur de la tique pour OspA, connu sous le nom TROSPA. Lorsque la tique se nourrit, le Borrelia réguler à la baisse OspA et OspC réguler à la hausse, une autre protéine de surface. Après la migration de Borrelia à partir de l'intestin moyen des glandes salivaires, OspC Salp15 se lie à une protéine salivaire de tique qui semble avoir des effets immunosuppressifs qui améliorent l'infection. Infection réussie de l'hôte mammifère dépend de l'expression bactérienne de OspC.
Les morsures de tiques souvent inaperçu en raison de la petite taille de la tique dans son stade larvaire, ainsi que les sécrétions de tiques qui empêchent l'hôte de se sentir toute démangeaisons ou de la douleur de la morsure. Cependant, la transmission est assez rare, avec seulement environ 1% des morsures de tiques reconnus résultant dans la maladie de Lyme. La transmission peut se produire dans les 24 heures de la morsure de tique et aussi rapidement que dans les 4 heures.
En Europe, le vecteur est Ixodes ricinus, qui est aussi appelé la tique du mouton ou tiques graine de ricin. En Chine, Ixodes persulcatus (le coche de la taïga) est probablement le vecteur le plus important. En Amérique du Nord, la tique ou cerfs tique à pattes noires ( Ixodes scapularis) est le principal vecteur de la côte Est.
La tique Lone Star ( Amblyomma americanum), qui se trouve tout au long du Sud-Est des États-Unis à l'ouest jusqu'à Texas, est peu susceptible de transmettre la maladie de Lyme Spirochaete Borrelia burgdorferi, bien qu'il puisse être impliqué dans un syndrome apparenté appelé sud maladie éruptive de tic-associé, qui ressemble à une forme légère de la maladie de Lyme.
Sur Côte Ouest des États-Unis, le principal vecteur est la tique à pattes noires ouest ( Ixodes pacificus). La tendance de cette espèce de tiques pour nourrir principalement sur les espèces hôtes telles que des lézards qui sont résistantes à l'infection Borrelia semble diminuer la transmission de la maladie de Lyme dans l'Ouest.
Alors que de Lyme spirochètes ont été trouvés dans les insectes ainsi que les tiques, rapports de transmission infectieuse réelle semblent rares. Lyme spirochète l'ADN a été trouvé dans le sperme et le lait maternel, mais la transmission n'a pas été connu pour avoir lieu par contact sexuel. Selon les spirochètes vivants CDC ne ont pas été trouvés dans le lait maternel, l'urine ou le sperme.
Transmission à travers le placenta pendant la grossesse n'a pas été démontrée, et aucun schéma cohérent de tératogénicité ou spécifique "borréliose de Lyme congénitale" a été identifié. Comme un certain nombre d'autres maladies spirochetal, les résultats défavorables de la grossesse sont possibles avec infection non traitée; traitement rapide avec des antibiotiques réduit ou élimine ce risque.
Patients Lyme-maladie enceintes ne peuvent pas être traités avec l'antibiotique de premier choix, la doxycycline (voir ci-dessous), car il est potentiellement dangereux pour le fœtus. Au lieu de cela, l'érythromycine est habituellement donné; il est moins efficace contre la maladie, mais sans danger pour le fœtus.
Co-infections transmises par les tiques
Les tiques qui transmettent B. burgdorferi à l'homme peut également transporter et transmettre plusieurs autres parasites, comme Theileria microti et Anaplasma phagocytophilum, qui causent les maladies babésiose et anaplasmose granulocytaire humaine (HGA), respectivement. Parmi les premiers patients atteints de la maladie de Lyme, selon leur emplacement, 2-12% aura également HGA et 2-40% aura babésiose. Tiques dans certaines régions, y compris les paysages le long de la mer Baltique orientale, transmettre aussi encéphalite à tiques.
Les co-infections compliquent symptômes de Lyme, en particulier le diagnostic et le traitement. Il est possible pour une tique à transporter et transmettre l'un des co-infections et non Borrelia, qui rend le diagnostic difficile et souvent insaisissable. Le Centers for Disease Control ont étudié 100 tiques dans les régions rurales New Jersey, et a trouvé 55% des tiques étaient infectés par au moins l'un des agents pathogènes.
Physiopathologie
Borrelia burgdorferi peuvent se propager dans tout le corps au cours de la maladie, et a été trouvé dans la peau, le coeur, le système nerveux périphérique commune, et le système nerveux central. Un grand nombre des signes et symptômes de la maladie de Lyme sont une conséquence de la réponse immunitaire au spirochete dans ces tissus.
B. burgdorferi est injecté dans la peau par la morsure d'une tique Ixodes infecté. Tick salive, qui accompagne le spirochete dans la peau pendant le processus d'alimentation, contient des substances qui perturbent la réponse immunitaire au niveau du site de la morsure. Cela fournit un environnement protecteur où le spirochète peut établir infection. Les spirochetes multiplient et migrent vers l'extérieur à l'intérieur de la derme. La réponse inflammatoire de l'hôte de la bactérie dans la peau provoque la lésion caractéristique EM circulaire. Neutrophiles, cependant, qui sont nécessaires pour éliminer les spirochètes de la peau, ne parviennent pas à apparaître dans la lésion EM développement. Ceci permet aux bactéries de survivre et éventuellement répartis dans tout le corps.
Jours à quelques semaines après la morsure de tique, les spirochètes propagent via la circulation sanguine aux articulations, le cœur, le système nerveux, et des sites distants de la peau, où leur présence donne lieu à la variété des symptômes de la maladie disséminée. La propagation de B. burgdorferi est facilitée par la fixation de la protease de l'hôte plasmine à la surface du spirochete.
Si non traitée, les bactéries peuvent persister dans le corps pendant des mois, voire des années, en dépit de la production de B. burgdorferi anticorps par le système immunitaire. Les spirochetes peuvent éviter la réponse immunitaire en diminuant l'expression des protéines de surface qui sont ciblés par des anticorps, la variation antigénique de la protéine de surface VIsE, inactivation des composants clés tels que immunitaires compléter, et se cachant dans la matrice extracellulaire, qui peuvent interférer avec la fonction de facteurs immunitaires.
Une étude menée par les Drs. Monica Embers, Stephen Barthold et collègues a constaté que Borrelia burgdorferi persistent chez les singes après le traitement antibiotique. Les auteurs concluent que leurs études "offrent la preuve du principe que les spirochètes intactes peuvent persister dans un hôte accidentelles comparable à l'homme, après un traitement antibiotique." L'étude a également constaté que le test d'anticorps C6 a donné des résultats faussement négatifs dans l'ensemble de ceux traités avec des antibiotiques et dans plus de 50% de ceux qui ne sont pas traités. La présence de la Borrelia burgdorferi a été confirmée par PCR, de la culture, immunofluorescence, et ou xénodiagnostic. Tant les tests de laboratoire et des preuves de la persistance sont très important pour les patients de Lyme car ils montrent que Bb peut persistent après le traitement, même si les tests d'anticorps sont négatifs.
Dans le cerveau, B. burgdorferi peut induire astrocytes de subir une astrogliose (prolifération suivie par apoptose), qui peut contribuer à neurodysfunction. Les spirochetes peuvent également induire des cellules hôtes de sécréter des produits toxiques pour les cellules nerveuses, comprenant quinolinique acide et le les cytokines IL-6 et TNF-alpha, ce qui peut produire fatigue et malaise. Les deux microglie et les astrocytes sécrètent de l'IL-6 et de TNF-alpha en présence du spirochete. Cette réponse de cytokines peuvent contribuer à des troubles cognitifs.
Dans Lyme encéphalopathie, diffuse de la matière blanche pathologie peut perturber connexions de la matière grise, et pourraient expliquer les déficits de l'attention, la mémoire, la capacité visuo-spatiale, la cognition complexe, et l'état émotionnel. Blanc maladie de la substance peut avoir un plus grand potentiel pour la récupération de la maladie de la matière grise, peut-être parce que la perte neuronale est moins fréquent. Résolution de l'IRM hypersignaux de la substance blanche après un traitement antibiotique a été observé.
Une hypothèse est que le développement de la sécrétion chronique de le stress hormones à la suite de l'infection Borrelia peut réduire l'effet de neurotransmetteurs, ou autre récepteurs dans le cerveau par des voies pro-inflammatoires à médiation cellulaire, ce qui conduit à la dérégulation de neurohormones, en particulier glucocorticoïdes et catécholamines, les principales hormones de stress.
Ce processus est médiée par la axe hypothalamo-hypophyso-surrénalien. En outre tryptophane, un précurseur de sérotonine, semble être réduit au sein de la système nerveux central (SNC) dans un certain nombre de maladies infectieuses qui affectent le cerveau, y compris de Lyme. Les chercheurs étudient si cette neurohormone sécrétion est la cause de troubles neuropsychiatriques développement chez certains patients avec la borréliose.
Des études immunologiques
L'exposition à la bactérie Borrelia cours de la maladie de Lyme provoque peut-être une vie longue et dommageable réponse inflammatoire, une forme de pathogène-induite la maladie auto-immune. La production de cette réaction peut être dû à une forme de mimétisme moléculaire, où Borrelia éviter d'être tué par le système immunitaire par ressembler parties normales des tissus de l'organisme.
Il est donc possible que si certains symptômes chroniques proviennent d'une réaction auto-immune, ce qui pourrait expliquer pourquoi certains symptômes persistent même après les spirochètes ont été éliminés de l'organisme. Cette hypothèse peut expliquer l'arthrite chronique qui persiste après un traitement antibiotique, similaire à rhumatisme articulaire aigu, mais son application plus large est controversée.
Diagnostic
La maladie de Lyme est diagnostiquée cliniquement basé sur les symptômes, les signes physiques objectifs (tels que érythème migrant, paralysie faciale ou l'arthrite) ou des antécédents d'exposition possible de tiques infectées, ainsi que sérologiques des tests sanguins. L'éruption EM ne est pas toujours dans le mille, ce est à dire, il peut être rouge sur toute la largeur. Lorsque vous effectuez un diagnostic de la maladie de Lyme, les fournisseurs de soins de santé devraient envisager d'autres maladies qui peuvent causer des maladies similaires. Pas tous les patients infectés par la maladie de Lyme se développeront dans le mille éruption caractéristique, et beaucoup ne peuvent pas rappeler une morsure de tique.
En raison de la difficulté de culture des bactéries Borrelia dans le laboratoire, le diagnostic de la maladie de Lyme est généralement basé sur les résultats de l'examen clinique et des antécédents d'exposition à zones endémiques de Lyme. L'éruption EM, qui ne se produit pas dans tous les cas, est considérée comme suffisante pour établir un diagnostic de la maladie de Lyme, même si des tests sanguins sérologiques sont négatifs. Les tests sérologiques peut être utilisé pour soutenir un cas cliniquement suspect, mais ne est pas par lui-même diagnostic.
Le diagnostic de la maladie de Lyme au stade avancé est souvent compliquée par un aspect multiforme et symptômes non spécifiques, ce qui incite un critique d'appeler Lyme le nouveau "grand imitateur." La maladie de Lyme peut être diagnostiquée à tort comme la sclérose en plaques , la polyarthrite rhumatoïde, la fibromyalgie, syndrome de fatigue chronique, le lupus, la maladie de Crohn , le VIH ou une autre auto-immune et les maladies neurodégénératives.
Les tests de laboratoire
Plusieurs formes de tests de laboratoire pour la maladie de Lyme sont disponibles, dont certains ne ont pas été adéquatement validé. Les tests les plus couramment utilisés sont sérologie, qui mesurent les niveaux d'anticorps spécifiques dans le sang d'un patient. Ces tests peuvent être négatifs en début d'infection, que le corps peut ne pas avoir produit une quantité importante d'anticorps, mais ils sont considérés comme une aide fiable dans le diagnostic des stades ultérieurs de la maladie de Lyme. Des tests sérologiques pour la maladie de Lyme sont d'une utilité limitée chez les personnes dépourvues de signes objectifs de la maladie de Lyme à cause de faux résultats positifs et les coûts.
Les tests de laboratoire sérologiques plus largement disponibles et utilisés sont les Western blot et ELISA. Un protocole en deux volets est recommandée par le Centers for Disease Control and Prevention (CDC): la test ELISA sensibles est effectuée en premier, et si ce est positif ou équivoque, puis plus Western blot spécifique est exécuté. La fiabilité des tests dans le diagnostic reste controversée. Des études montrent le Western Blot IgM a une spécificité de 94 à 96% pour les patients présentant des symptômes cliniques de la maladie de Lyme. Le premier test ELISA a une sensibilité d'environ 70%, et dans les tests à deux niveaux, la sensibilité globale est que de 64%, bien que ce chiffre se élève à 100% dans le sous-ensemble de personnes présentant des symptômes diffusés, comme l'arthrite.
Des résultats erronés ont été largement rapportés dans les deux stades précoces et tardifs de la maladie, et peuvent être causés par plusieurs facteurs, y compris les anticorps contre-réactions d'autres infections, y compris Le virus d'Epstein-Barr et cytomégalovirus, ainsi que virus de l'herpès simplex. Le taux global de faux positifs est faible, seulement environ 1-3%, en comparaison avec un taux de faux négatifs de jusqu'à 36% en utilisant des tests à deux niveaux.
Réaction de polymérisation en chaîne (PCR) des tests pour la maladie de Lyme ont également été développés pour détecter le matériel génétique ( ADN ) de la maladie de Lyme spirochète. Les tests de PCR sont sensibles à de faux résultats positifs de technique de laboratoire pauvres. Même lorsqu'elle est pratiquée correctement, PCR montre souvent des résultats faussement négatifs avec sang et liquide céphalo-rachidien (CSF) des échantillons. Par conséquent, la PCR ne est pas largement réalisée pour le diagnostic de maladie de Lyme, mais il peut avoir un rôle dans le diagnostic de l'arthrite de Lyme, parce que ce est un moyen très sensible de détection d'ADN OspA dans le liquide synovial.
À l'exception de la culture ou PCR, il ne existe actuellement aucun moyen pratique pour détecter la présence de l'organisme, que des études sérologiques seul test pour les anticorps de Borrelia. Élevé Les titres des deux immunoglobuline G (IgG) ou immunoglobulines M (IgM) aux antigènes Borrelia indiquent la maladie, mais les titres plus faibles peuvent être trompeuses, parce que les anticorps IgM peuvent rester après l'infection initiale, et les anticorps IgG peuvent rester pendant des années.
Western blot, ELISA et la PCR peut être effectuée soit par prise de sang par ponction veineuse ou le LCR via ponction lombaire. Bien que la ponction lombaire est plus définitive du diagnostic, capture de l'antigène dans le LCR est beaucoup plus difficile à atteindre; rendements auraient CSF résultats positifs dans seulement 10 à 30% des patients de culture. Le diagnostic de l'infection par Borrelia neurologique ne doit pas être exclu uniquement sur la base de CSF routine normale ou un anticorps négatif CSF analyses.
De nouvelles techniques pour les essais cliniques de l'infection Borrelia ont été développés, tels que LTT- MELISA, bien que les résultats des études sont contradictoires, et il n'y a aucune étude évaluant la sensibilité diagnostique et la spécificité du test. D'autres, comme la microscopie accent flottant, sont sous enquête. De nouvelles recherches indiquent chimiokine CXCL13 peut également être un marqueur possible pour neuroborréliose.
Certains laboratoires offrent des tests de la maladie de Lyme en utilisant des tests dont la précision et l'utilité clinique ne ont pas été établi de manière adéquate. Ces tests comprennent des tests d'urine, des tests d'antigènes PCR sur urine, immunofluorescence pour cellulaires formes de Borrelia burgdorferi murales déficiente, et les tests de transformation des lymphocytes. Le CDC ne recommande pas ces tests, et un examen de 2005 par Aguero-Rosenfeld, et al. En microbiologie clinique Avis déclaré leur utilisation est "de grande préoccupation et est fortement déconseillée".
Il a longtemps été un objectif insaisissable pour développer un succès dans la méthode de culture in vitro de type sauvage, Borrelia pathogène. Une culture sensible comme un nouvel outil clinique pour détecter Borrelia type sauvage pourrait aider à identifier l'infection en cours, permettra essais cliniques de persistance après le traitement et offrir une méthode clinique directe de détection. Une étude de 2013 fait état d'une méthode pour cultiver spirochètes Borrelia à partir d'échantillons de sérum humain avec une grande efficacité qui utilise amélioration de la collecte et de l'optimisation de milieux de culture échantillon avec l'utilisation de la protéine de matrice.
En plus des tests de laboratoire sur les patients, les tiques peuvent être testés après le retrait de l'hôte. Plusieurs laboratoires procèdent à des tests PCR sur les tiques vivants ou morts pour un panel de maladies transmises par les tiques, y compris Borrelia, Babesia, et Ehrlichia.
Imagerie
Neuroimagerie est controversée de savoir si elle fournit des modèles uniques à neuroborréliose, mais peut aider à diagnostic différentiel et dans la compréhension de la pathophysiologie de la maladie.
Une étude de l'Université Columbia 2009 exploré si les patients ayant des antécédents de la maladie de Lyme bien caractérisé et persistants cognitives déficit montrent des anomalies dans les distributions mondiales ou topographiques de flux sanguin cérébral régional (DSCr) ou taux métabolique cérébrale (RCMR). Les patients atteints de Lyme persistante encéphalopathie ont des anomalies topographiques objectivement quantifiables dans l'activité cérébrale fonctionnelle. Ces réductions CBF et CMR ont été observées dans toutes les conditions de mesure.
Prévention
Vêtements de protection comprend un chapeau, chemise à manches longues et des pantalons longs rentrés dans les chaussettes ou des bottes. Vêtements de couleur claire qui fait vibrer plus facilement visible avant il se attache. Les gens devraient utiliser un soin particulier à la manipulation et permettre aux animaux en plein air dans les maisons parce qu'ils peuvent apporter les tiques dans la maison.
Perméthrine pulvérisée sur les vêtements tue les tiques au contact, et est vendu à cette fin.
Tiques accrochées doivent être rapidement retirés, que le retrait dans les 36 heures peut réduire les taux de transmission. Une étude a conclu qu'une dose unique de doxycycline administrée dans les 72 heures après une exposition de tique à haut risque peut empêcher le développement de la maladie de Lyme.
Une communauté peut empêcher la maladie de Lyme en réduisant le nombre d'hôtes primaires sur lequel la tique du chevreuil dépend, comme les rongeurs, d'autres petits mammifères, et les cerfs. Réduction de la population de cerfs peut, au fil du temps, aider à briser le cycle de reproduction des tiques du chevreuil et leur capacité à prospérer dans les zones suburbaines et rurales.
Une approche inhabituelle, organique lutte contre les tiques et la prévention de la maladie de Lyme implique l'utilisation de pintade domestique. Pintade sont des consommateurs voraces d'insectes et arachnides, et ont une tendresse particulière pour les tiques. Utilisation localisée des pintades domestiquée peut réduire la dépendance sur les méthodes de lutte antiparasitaire chimiques.
Gestion des animaux d'accueil
Lyme et toutes les autres maladies transmises par les tiques de cerfs peuvent être évités au niveau régional en réduisant la population de cerfs sur lesquels les tiques dépendent pour le succès de reproduction. Cela a été démontré dans les communautés de Monhegan, Maine et Mumford Cove, Connecticut. La tique à pattes noires ou le chevreuil (Ixodes scapularis) dépend des cerfs de Virginie pour se reproduire.
Par exemple, aux États-Unis, la réduction de la population de cerfs à des niveaux de 8 à 10 par mile carré (par rapport aux niveaux actuels de 60 ou plus de chevreuils par mile carré dans les régions du pays avec les plus hauts de Lyme taux de maladie), les numéros de tiques peut être ramené à des niveaux trop faibles pour se propager de Lyme et d'autres maladies transmises par les tiques. Toutefois, une telle réduction drastique peut être difficile dans de nombreux domaines. Le contrôle vétérinaire de routine des tiques d'animaux domestiques, y compris le bétail, par l'utilisation d'acaricides chimiques peuvent contribuer à réduire l'exposition des humains aux tiques. Toutefois, des recherches plus récentes ont montré que le risque de contracter la maladie de Lyme ne dépend pas de l'existence d'une population locale de chevreuils, comme on le pense généralement. Cette recherche suggère l'élimination de cerfs des zones plus petites 2,5 hectares (6.2 hectares) peut en fait entraîner une augmentation de la densité des tiques et la montée des «points chauds de maladies transmises par les tiques".
Mesures peuvent être prises pour éviter de se faire piquer par des tiques en utilisant des insectifuges, par exemple ceux qui contiennent DEET (N, N-diéthyl-méta-toluamide). Répulsifs contenant du DEET sont pensés pour être modérément efficace dans la prévention des morsures de tiques.
Vaccination
Un vaccin recombinant contre la maladie de Lyme, par rapport à la protéine de surface externe A (OspA) de B. burgdorferi, a été développé par GlaxoSmithKline . En essais cliniques impliquant plus de 10 000 personnes, le vaccin, appelé LYMErix, a été trouvé pour conférer une immunité protectrice contre Borrelia dans 76% des adultes et 100% des enfants avec seulement légère ou modérée et transitoire effets indésirables. LYMErix a été approuvé sur la base de ces essais par la Food and Drug Administration (FDA) le 21 Décembre 1998.
Suite à l'approbation du vaccin, son entrée dans la pratique clinique a été lente pour une variété de raisons, y compris son coût, qui était souvent non remboursés par les compagnies d'assurance. Par la suite, des centaines de personnes vaccinées ont indiqué qu'ils avaient mis au point effets secondaires auto-immunes. Soutenu par certains groupes de défense des patients, un certain nombre de recours collectifs ont été déposées contre GlaxoSmithKline, alléguant que le vaccin avait causé ces problèmes de santé. Ces demandes ont été examinées par la FDA et le US Centers for Disease Control (CDC), qui ont trouvé aucun lien entre le vaccin et les plaintes auto-immunes.
Malgré l'absence de preuves que les plaintes ont été causés par le vaccin, les ventes ont chuté et LYMErix a été retiré du marché américain par GlaxoSmithKline en Février 2002 dans le cadre de la couverture et les craintes d'effets secondaires du vaccin médiatique négative. Le sort de LYMErix a été décrit dans la littérature médicale comme un «récit édifiant»; un éditorial Nature cité le retrait de LYMErix comme une instance dans laquelle «public des craintes sans fondement exercer des pressions sur les développeurs de vaccins qui vont au-delà des considérations de sécurité raisonnables." Le développeur original du vaccin à l'OspA Institut Max Planck dit Nature: "Cela montre à quel point le monde irrationnel peut être ... Il n'y avait aucune justification scientifique pour la première OspA vaccin LYMErix tiré."
De nouveaux vaccins sont à l'étude en utilisant la protéine de surface C (OspC) et glycolipoprotein que les méthodes de vaccination. Les vaccins ont été formulés et approuvés pour la prévention de la maladie de Lyme chez les chiens. Il existe actuellement trois vaccins contre la maladie de Lyme disponibles. Le premier est LymeVax, formulée par Fort Dodge Laboratories. Ce vaccin contient morts intacte spirochètes qui exposent à l'hôte de l'organisme. Le second vaccin est Galaxy Lyme, ou Intervet- Le vaccin de Schering-Plough. Cette formule cible les protéines OspC et OspA. Les anticorps OspC tuent l'une des bactéries qui ne ont pas été tués par les anticorps OspA. Le troisième vaccin, Canine recombinant Lyme, formulée par Merial, produit des anticorps contre la protéine OspA de sorte qu'une coche alimentation sur un chien vacciné attire sanguine d'anticorps anti-OspA, qui tuent les spirochètes dans l'intestin de la tique avant qu'ils ne soient transmis au chien.
Élimination Tick
Remèdes populaires pour le retrait de la tique ont tendance à être inefficaces, ne offrent pas d'avantages dans la prévention de la transmission de la maladie et peuvent augmenter les risques de transmission ou d'une infection. La meilleure méthode est tout simplement de tirer la tique avec une pince à épiler aussi près de la peau que possible, sans torsion, et d'éviter l'écrasement du corps de la tique ou de retirer la tête du corps de la tique. Le risque d'infection augmente avec le temps, la tique est attachée, et si une tique est attachée depuis moins de 24 heures, l'infection est peu probable. Cependant, comme ces tiques sont très petites, en particulier dans le stade nymphal, la détection rapide est assez difficile.
Prévention chez les chiens
Prévention de la maladie de Lyme est une étape important dans le maintien sécuritaire chiens dans les zones endémiques. l'éducation de prévention et un certain nombre de mesures préventives sont disponibles. Tout d'abord, pour les propriétaires de chiens qui vivent à proximité ou qui zones infestées de tiques souvent fréquents, les vaccinations de routine pour leurs chiens est une étape importante.
Une autre mesure préventive cruciale est l'utilisation de la persistance acaricides, comme répulsifs d'actualité ou de pesticides qui contiennent triazapentadienes ( Amitraz), phénylpyrazoles ( Fipronil), ou la perméthrine ( Les pyréthrinoïdes). Ces acaricides ciblent principalement les stades adultes de tiques transportant la maladie de Lyme et de réduire le nombre de tiques reproducteurs actifs dans l'environnement. Les formulations de ces ingrédients sont disponibles dans une variété de formes topiques, y compris les spots-ons, des sprays, des poudres, des colliers imprégnés, de solutions, et les shampooings.
Examen d'un chien pour les tiques après avoir été dans une zone infestée est une mesure de précaution importante à prendre dans la prévention de la maladie de Lyme. Points clés à examiner comprennent la tête, le cou et les oreilles.
Traitement
Les antibiotiques sont le traitement primaire pour la maladie de Lyme; le traitement antibiotique le plus approprié dépend du patient et du stade de la maladie. Selon le Infectious Diseases Society of America (IDSA) des lignes directrices, les antibiotiques de choix sont la doxycycline (chez les adultes), amoxicilline (chez les enfants), l'érythromycine (pour les femmes enceintes) et ceftriaxone, avec une durée de traitement 10 à 28 jours. Si des symptômes d'arthrite de Lyme ne parviennent pas à répondre à une antibiothérapie de 30 jours, certains recommandent un délai supplémentaire de 30 jours d'antibiotiques. Choix alternatifs sont céfuroxime et au céfotaxime. Traitement des femmes enceintes est similaire, mais la doxycycline ne doit pas être utilisé.
Un double aveugle, randomisée étude clinique multicentrique contrôlée par placebo a indiqué trois semaines de traitement par ceftriaxone intraveineuse, suivie par 100 jours de traitement avec amoxicilline par voie orale n'a pas améliorer les symptômes, pas plus que seulement trois semaines de traitement par ceftriaxone. Les chercheurs ont noté le résultat ne devrait pas être évaluée après le traitement antibiotique initial, mais plutôt 6-12 mois après. Chez les patients présentant des symptômes de post-traitement chroniques, des niveaux positifs persistants d'anticorps ne semblent pas fournir toute information utile pour la poursuite des soins du patient.
Dans les phases ultérieures, les bactéries diffusent dans tout le corps et peuvent traverser la barrière hémato-encéphalique, ce qui rend l'infection plus difficile à traiter. Late diagnostiqué Lyme est traitée avec des antibiotiques par voie orale ou intraveineuse, souvent ceftriaxone pour un minimum de quatre semaines. La minocycline est également indiqué pour neuroborréliose pour sa capacité à traverser la barrière hémato-encéphalique.
Les thérapies alternatives
Un certain nombre d'autres thérapies alternatives ont été proposées, si les essais cliniques n'a été menée, de sorte que les thérapies ne sont pas connus pour être scientifiquement valable. Par exemple, l'utilisation de oxygénothérapie hyperbare a été discutée par les amateurs de CAM comme un complément aux antibiotiques pour Lyme. Bien qu'il n'y a pas de données publiées provenant d'essais cliniques pour soutenir son utilisation, les résultats préliminaires en utilisant un modèle de souris suggèrent son efficacité contre B. burgdorferi la fois in vitro et in vivo . La recherche clinique anecdotique suggère antifongiques de type azole médicaments, tels que le fluconazole, pourraient être utilisés dans le traitement de Lyme, mais l'utilisation de ces médicaments n'a pas encore été testée dans une étude contrôlée.
Approches de la médecine alternative comprennent le venin d'abeille, car il contient le peptide mélittine, qui a été montré pour exercer des effets inhibiteurs sur la bactérie de Lyme in vitro ; Toutefois, aucun essai clinique de ce traitement ont été effectués.
Pronostic
Pour les premiers cas, un traitement rapide est habituellement curative. Cependant, la gravité et le traitement de la maladie de Lyme peut être compliqué en raison de diagnostic tardif, l'échec du traitement antibiotique, et l'infection simultanée avec d'autres maladies transmises par les tiques (co-infections), y compris l'ehrlichiose, la babésiose, et la suppression immunitaire chez le patient.
Un méta-analyse publiée en 2005 trouvé certains patients atteints de la maladie de Lyme ont fatigue, douleurs articulaires ou musculaires et des symptômes neurocognitifs persistent pendant des années, malgré un traitement antibiotique. Les patients atteints de la maladie de Lyme au stade avancé a été démontré que l'expérience d'un niveau de physique handicap équivalente à celle observée dans l'insuffisance cardiaque congestive.
Chez les chiens, un pronostic grave à long terme peut entraîner une maladie glomérulaire, ce qui est une catégorie de dommages aux reins qui peuvent provoquer une maladie rénale chronique. Les chiens peuvent aussi éprouver une maladie articulaire chronique si la maladie est laissée non traitée. Cependant, la majorité des cas de la maladie de Lyme chez le chien entraîne une récupération complète avec et sans parfois, le traitement avec des antibiotiques. Dans de rares cas, la maladie de Lyme peut être mortelle pour les humains et les chiens.
Beaucoup de patients ont signalé un manque de compréhension chez les employeurs, de la famille et des amis comme étant l'aspect le plus frustrant de la maladie de Lyme. La fatigue qui l'accompagne peut être perçue comme la simulation, en particulier après que la maladie entre dans sa deuxième et troisième semaines de traitement.
Épidémiologie

La maladie de Lyme est endémique dansles régions tempérées de l'hémisphère Nord.
Afrique
En Afrique du Nord, B. burgdorferi sensu lato a été identifiée dans Maroc , Algérie , Egypte et Tunisie .
La maladie de Lyme en Afrique sub-saharienne est actuellement inconnue, mais des preuves montrent qu'il peut se produire chez l'homme dans cette région. L'abondance des hôtes et vecteurs de tiques favoriserait l'établissement d'une infection de Lyme en Afrique. En Afrique de l'Est, deux cas de maladie de Lyme ont été signalés dans le Kenya .
Asie
B. burgdorferi sensu latotiques -infested sont trouvés plus fréquemment dansle Japon, ainsi que dans le nord ouestde la Chine,le Népal,la Thaïlandeet l'Extrême-Orientrusse.Borreliaa également été isolé dansla Mongolie.
Australie
En Australie , il est la preuve définitive de l'existence d'espèces endémiques B. burgdorferi infection. La question a été controversée depuis près de 20 ans et a été décrit comme un syndrome semblable à la Lyme locale et parfois comme la maladie de Lyme. Les cas de neuroborréliose ont été documentés en Australie, mais sont souvent attribués à voyager vers d'autres continents. Toutefois, l'auteur de la nouvelle étude affirme qu'il est tout à une maladie neurologique en Australie.
Canada
En raison de l'évolution du climat, la gamme de tiques capables de mener à la maladie de Lyme a étendu à partir d'une zone limitée de l'Ontario pour inclure des zones du sud du Québec, du Manitoba, le nord de l'Ontario, Ouest Nouvelle-Écosse et des parties limitées de la Saskatchewan et de l'Alberta, ainsi que la Colombie-Britannique . Des cas ont été signalés à l'est jusqu'à l'île de Terre-Neuve. Une prédiction basée sur un modèle par Leighton et al. (2012) suggère que le choix de la I. scapularis coche expansion au Canada de 46 km / an au cours de la prochaine décennie, avec le réchauffement des températures climatiques comme le principal moteur de la vitesse accru de propagation.
Europe
En Europe, la maladie de Lyme est une infection causée par un ou plusieurs pathogènes genospecies européennes de la spirochaete B. burgdorferi sensu lato , principalement transmise par les tiques Ixodes ricinus . Les cas de B. burgdorferi sensu lato tiques infectées par se trouvent principalement en Europe centrale, en particulier dans la Slovénie et l'Autriche , mais ont été isolés dans presque tous les pays sur le continent. Incidence sud de l'Europe, comme l'Italie et le Portugal, est beaucoup plus faible.
Royaume-Uni
Dans le Royaume-Uni le nombre de cas confirmés en laboratoire de la maladie de Lyme a été en hausse constante depuis la déclaration volontaire a été introduit en 1986, lorsque 68 cas ont été enregistrés au Royaume-Uni et République d'Irlande combinée. Au Royaume-Uni, il y avait 23 cas confirmés en 1988 et 19 en 1990, mais 973 en 2009 et 953 en 2010. Les chiffres provisoires pour les 3 premiers trimestres de 2011 montrent une augmentation de 26% sur la même période en 2010.
On pense, cependant, que le nombre réel de cas est considérablement plus élevée que celle suggérée par les chiffres ci-dessus, avec le Royaume-UniHealth Protection Agency estimant qu'il ya entre 2.000 et 3.000 cas par an, (avec une moyenne d'environ 15% de la les infections acquises à l'étranger), tandis que le Dr Darrel Ho-Yen, directeur de la maladie Testing Service de Scottish Toxoplasma Laboratoire de référence et nationale de Lyme, estime que le nombre de cas confirmés devrait être multiplié par 10 "pour tenir compte des cas diagnostiqués à tort, les tests donnant de faux les résultats, les patients qui ne sont pas testés, les personnes qui sont infectées mais ne présentant pas de symptômes, les échecs de notification et de personnes infectées qui ne consultent pas un médecin ".
Malgré la maladie de Lyme (Borrelia burgdorferi de l'infection) est une maladie à déclaration obligatoire en Ecosse depuis Janvier 1990, qui devrait donc être donnée sur la base de suspicion clinique, on pense que beaucoup de médecins ne sont pas conscients de l'exigence. La déclaration obligatoire, limité aux résultats des tests de laboratoire seulement, a été introduit au Royaume-Uni en Octobre 2010, en vertu du Règlement sur la protection de la santé (Notification) 2010.
Bien qu'il y ait une plus grande incidence de la maladie de Lyme dans la New Forest , la plaine de Salisbury, Exmoor , le South Downs, des parties de Wiltshire et Berkshire, la forêt de Thetford et de la côte ouest et les îles de l'Ecosse tiques infectées sont très répandues, et peuvent même être trouvés dans les parcs de Londres . Un rapport de 1989 a révélé que 25% des travailleurs forestiers de la New Forest étaient séropositifs, comme l'étaient entre 2% et 4-5% de la population locale générale de la zone.
Tests sur les chiens de compagnie, menées dans tout le pays en 2009, ont indiqué que près de 2,5% de tiques au Royaume-Uni peut être infecté, considérablement plus élevé qu'on ne le pensait. On pense que le réchauffement climatique peut conduire à une augmentation de l'activité des tiques à l'avenir, ainsi que d'une augmentation de la quantité de temps que les gens passent dans les parcs publics, augmentant ainsi le risque d'infection.
Amérique Du Sud
En Amérique du Sud , les tiques la reconnaissance de la maladie et l'apparition est en hausse. Tiques transportant B. burgdorferi sensu lato , ainsi que les chiens et les maladies transmises par les tiques humaine, ont été rapportés largement au Brésil , mais la sous-espèce de Borrelia n'a pas encore été défini. Le premier cas de la maladie de Lyme au Brésil a été faite en 1993 à Sao Paulo . B. sensu stricto burgdorferi antigènes chez les patients ont été identifiés dans la Colombie et de la Bolivie .
États Unis

La maladie de Lyme est la maladie transmise par les tiques la plus courante en Amérique du Nord et en Europe, et l'une des maladies infectieuses les plus dynamiques aux États-Unis. Parmi les cas signalés aux États-Unis CDC, le rapport de l'infection de la maladie de Lyme est de 7,9 cas pour 100.000 personnes. Au cours des dix Etats où la maladie de Lyme est la plus courante, la moyenne était de 31,6 cas pour 100.000 personnes pour l'année 2005.
Bien que la maladie de Lyme a été signalée dans tous les États sauf Montana, environ 99% de tous les cas signalés sont confinés à seulement cinq zones géographiques (New England, Mid-Atlantic, East-North Central, l'Atlantique Sud et de l'Ouest du Centre-Nord). 2011 nouvelles lignes directrices de la définition de cas CDC Lyme sont utilisés pour déterminer les cas confirmés de surveillance des CDC.
Efficace Janvier 2008, le CDC donne un poids égal aux preuves de laboratoire de 1) une culture positive pour B. burgdorferi ; 2) les tests à deux niveaux (dépistage ELISA et Western blot confirmant); ou 3) à palier unique IgG (infection ancienne) de Western blot. Auparavant, la CDC ne comprenait que des données de laboratoire sur la base (1) et (2) dans leur définition de cas de surveillance. La définition de cas inclut désormais l'utilisation de Western blot sans écran avant ELISA.
Le nombre de cas déclarés de la maladie a augmenté, tout comme les régions endémiques en Amérique du Nord. Par exemple, B. burgdorferi sensu lato pensait auparavant être entravé dans sa capacité à être maintenu dans un cycle de enzootique en Californie , parce qu'il a supposé la grande population de lézard diluerait la prévalence de B. burgdorferi dans les populations de tiques locales; ce qui a depuis été remis en question, que certains éléments de preuve a suggéré lézards peuvent être infectés.
Sauf pour une étude en Europe, la plupart des données impliquant des lézards est basé sur la détection de l'ADN du spirochète et n'a pas démontré lézards sont capables d'infecter les tiques se nourrissant eux. Comme certaines expériences suggèrent lézards sont réfractaires à l'infection par Borrelia , il semble probable leur implication dans le cycle enzootique est plus complexe et spécifique à l'espèce.
Alors que B. burgdorferi est la plus associée à tiques hébergés par le cerf de Virginie et des souris à pattes blanches, Borrelia afzelii est le plus fréquemment détecté dans l'alimentation des rongeurs vecteur ticks, et Borrelia garinii et Borrelia valaisiana semblent être associés avec des oiseaux. Les deux rongeurs et les oiseaux sont les hôtes réservoirs compétentes pour B. burgdorferi sensu stricto . La résistance d'un genospecies de spirochètes de la maladie de Lyme aux activités bactériolytiques de la voie alternative du complément de diverses espèces d'accueil peut déterminer son association réservoir d'hôte.
Plusieurs conditions similaires mais apparemment distincts peuvent exister, causée par diverses espèces ou sous-espèces de Borrelia en Amérique du Nord. Une condition limitée régionalement qui peut être liée à une infection Borrelia est sud tic-associé maladie éruptive (STARI), aussi connue comme la maladie de maîtrise. Amblyomma americanum, communément connu comme la tique solitaire étoiles, est reconnu comme le principal vecteur de STARI. Dans certaines parties de la répartition géographique des STARI, la maladie de Lyme est assez rare (par exemple, Arkansas), afin que les patients dans ces régions en proie à la maladie de Lyme comme symptômes, surtout si elles suivent une morsure d'un seul étoiles tiques devraient considérer comme un STARI possibilité. Il est généralement une condition plus doux que de Lyme et répond généralement bien au traitement antibiotique.
Bien que le Montana est le seul Etat qui n'a pas fait état d'un cas confirmé de la maladie de Lyme, au cours des dernières années il ya eu 5 à 10 cas par an d'une maladie similaire à Lyme. Il se produit principalement dans des poches le long de la rivière Yellowstone dans le centre de Montana. Les gens ont développé une éruption oeil de boeuf rouge autour d'une morsure de tique suivie par des semaines de la fatigue et de la fièvre.
La prévalence de la maladie de Lyme est comparable chez les mâles et les femelles. Un large éventail de groupes d'âge est affectée, même si le nombre de cas est plus élevé chez les 10-19 ans. Pour des raisons inconnues, la maladie de Lyme est sept fois plus fréquente chez les Asiatiques.
Histoire
L'histoire évolutive de Borrelia burgdorferi la génétique a fait l'objet d'études récentes. Une étude a révélé que, avant le reboisement qui accompagne post-coloniale abandon de fermes en Nouvelle-Angleterre et de la migration de gros dans le centre-ouest qui a eu lieu au début du 19e siècle, la maladie de Lyme est présente depuis des milliers d'années en Amérique et avait répandu avec ses hôtes tique du Nord-Est vers le Midwest.
John Josselyn, qui a visité la Nouvelle-Angleterre en 1638 et de nouveau de 1663 à 1670, a écrit "il ya un nombre infini de tikes suspendus sur les buissons à l'heure d'été qui clivent aux vêtements de l'homme et de se glisser dans sa culotte se manger dans un court laps de temps dans le chair d'un homme. Je les ai vu stockins de ceux qui sont passés à travers les bois couverts avec eux ".
Ceci est également confirmé par les écrits de Peter Kalm, un botaniste suédois qui a été envoyé en Amérique par Linné, et qui a trouvé les forêts de New York "abondent" avec des tiques lors de sa visite en 1749. Lorsque le voyage de Kalm a été retracé 100 ans plus tard, les forêts ont disparu et la bactérie de Lyme avaient probablement devenu isolé à quelques poches le long de la côte nord-est, le Wisconsin et le Minnesota.
Peut-être la première description détaillée de ce qui est maintenant connu comme la maladie de Lyme est apparu dans les écrits de révérend Dr John Walker après une visite à l' île de Jura (Deer Island) au large de la côte ouest de l'Ecosse en 1764. Il donne une bonne description des deux les symptômes de la maladie de Lyme (avec «douleur exquise [dans] les parties intérieures des membres») et de la tique vectrice lui-même, qu'il décrit comme un «ver» avec un corps qui est "d'une couleur rougeâtre et d'un comprimé forme avec une rangée de pieds de chaque côté "que" pénètre dans la peau ". Beaucoup de gens de cette région de la Grande-Bretagne ont immigré en Amérique du Nord entre 1717 et la fin du 18ème siècle.
L'examen des spécimens de musée conservés a trouvéBorreliaADN dans un infectéeIxodes Ricinuscocher de l'Allemagne qui remonte à 1884, et provenant d'une souris infectée de Cape Cod qui est mort en 1894. L'autopsie 2010Ötzi, un vieux 5300 annéesmomie, a révélé la présence de la séquence d'ADN deBorrelia burgdorferilui le premier humain connu de la maladie de Lyme fabrication.
Les études européennes au début de ce qui est maintenant connu comme la maladie de Lyme décrits ses manifestations cutanées. La première étude remonte à 1883 à Breslau, Allemagne (aujourd'hui Wroclaw, Pologne ), où le médecin Alfred Buchwald décrit un homme qui avait souffert pendant 16 ans avec une maladie dégénérative maladie de la peau maintenant connu comme acrodermatite chronique atrophiante.
20ième siècle
Lors d'une conférence de recherche 1909, dermatologue suédois Arvid Afzelius présenté une étude sur l'expansion, la lésion en forme d'anneau qu'il avait observé chez une femme plus après la morsure d'une tique du mouton. Il a nommé les lésions d'érythème migrant . L'état de la peau maintenant connu comme lymphocytome borrelial a été décrite pour la première en 1911.
Des problèmes neurologiques suivants morsures de tiques ont été reconnus départ dans les années 1920. Médecins français Garin et Bujadoux décrit un fermier avec une sensorielle douloureuse radiculites accompagné de doux méningite suite à une morsure de tique. Une grande, une éruption cutanée en forme d'anneau a également été noté, bien que les médecins ne se rapportent pas à l'méningoradiculite. En 1930, le dermatologue suédois Sven Hellerström était le premier à proposer des EM et des symptômes neurologiques après une morsure de tique étaient liés. Dans les années 1940, neurologue allemand Alfred Bannwarth décrit plusieurs cas de méningite et polyradiculonévrite lymphoïde chronique, dont certains étaient accompagnés par des lésions cutanées érythémateuses.
Carl Lennhoff, qui travaillait à l' Institut Karolinska en Suède, croit de nombreuses affections cutanées ont été causés par des spirochètes. En 1948, il a utilisé une coloration spéciale à observer au microscope de ce qu'il croyait étaient spirochètes dans divers types de lésions de la peau, y compris les EM. Bien que ses conclusions ont ensuite été présentés pour être erronée, l'intérêt pour l'étude des spirochètes a été déclenchée. En 1949, Nils Thyresson, qui a également travaillé à l'Institut Karolinska, a été le premier à traiter ACA avec de la pénicilline. Dans les années 1950, la relation entre morsure de tique, lymphocytome, le syndrome de EM et Bannwarth a été reconnu dans toute l'Europe conduisant à l'utilisation répandue de la pénicilline pour le traitement en Europe.
En 1970, un dermatologue dans le Wisconsin du nom de Rudolph Scrimenti reconnu une lésion EM chez un patient après avoir rappelé un article de Hellerström qui avaient été repris dans une revue scientifique américaine en 1950. Ce fut le premier cas documenté de l'EM aux États-Unis. Basé sur la littérature européenne, il a traité le patient avec de la pénicilline.
La pleine syndrome maintenant connu comme la maladie de Lyme n'a pas été reconnu jusqu'à une grappe de cas à l'origine pensé pour être l'arthrite rhumatoïde juvénile a été identifié dans trois villes du sud-est du Connecticut en 1975, y compris les villes Lyme et Old Lyme, qui a donné la maladie son nom populaire. Cela a été étudié par les médecins David Snydman et Allen Steere de l' Intelligence Service des épidémies, et par d'autres à partir de Université de Yale. la reconnaissance que les patients aux États-Unis avaient EM a conduit à la reconnaissance du fait que "l'arthrite de Lyme" était une manifestation de la même condition de tiques connu en Europe.
Avant 1976, des éléments de B. lato de burgdorferi infection ont été appelé ou connu comme tiques meningopolyneuritis, le syndrome Garin-Bujadoux, le syndrome Bannwarth, la maladie de Afzelius, Montauk genou ou de la fièvre moutons de tique. Depuis 1976, la maladie est le plus souvent désigné comme la maladie de Lyme, la borréliose de Lyme ou borréliose simplement.
En 1980, Steere, et al. , a commencé à tester antibiotiques régimes chez les patients adultes atteints de la maladie de Lyme. Dans la même année, Service de santé État de New York épidémiologiste Jorge Benach fourni Willy Burgdorfer, chercheur au Laboratoire de biologie Rocky Mountain, avec des collections de I. dammini [ scapularis ] de Shelter Island, NY, une zone de Lyme est endémique connue dans le cadre d'une enquête en cours de la fièvre des montagnes Rocheuses. En examinant les tiques pour les rickettsies, Burgdorfer remarqué "peu coloré, spirochètes irrégulière enroulés, plutôt longues." Un examen plus approfondi a révélé spirochètes dans 60% des tiques. Burgdorfer crédité sa familiarité avec la littérature européenne pour sa réalisation que les spirochètes pourraient être la «cause longtemps recherché de l'ECM et la maladie de Lyme." Benach lui a fourni plus de tiques de Shelter Island et sérums de patients diagnostiqués avec la maladie de Lyme. Université du Texas Health Science Centre chercheur Alan Barbour "offert son expertise à la culture et immunochimiquement caractérisent l'organisme." Burgdorfer la suite confirmé sa découverte en isolant de patients atteints de la maladie de Lyme spirochetes identiques à ceux trouvés dans les tiques. En Juin 1982, il a publié ses conclusions dans Science, et le spirochète a été nommé Borrelia burgdorferi en son honneur.
Après l'identification de B. burgdorferi comme l'agent causal de la maladie de Lyme, les antibiotiques ont été sélectionnés pour le test, guidé par in vitro la sensibilité aux antibiotiques, y compris les antibiotiques tétracycline, l'amoxicilline, le céfuroxime axétil, la pénicilline par voie intraveineuse et intramusculaire et intraveineuse ceftriaxone. Le mécanisme de transmission de la tique a également été l'objet de beaucoup de discussions. B. burgdorferi spirochetes ont été identifiés dans salive de la tique en 1987, confirmant l'hypothèse que la transmission a eu lieu par l'intermédiaire des glandes salivaires tique.
Jonathan Edlow, professeur de médecine à la Harvard Medical School, cite la fin Ed Maîtres (découvreur de STARI, une maladie semblable à la Lyme) dans son livre boudine , sur l'histoire de la maladie de Lyme. Edlow écrit:
Maîtres souligne que la "feuille de route" de la "sagesse conventionnelle" en ce qui concerne la maladie de Lyme est pas très bon. "Tout d'abord, ils ont dit qu'il était une nouvelle maladie, dont il n'a pas été Ensuite, il a été pensé pour être d'origine virale, mais il est pas. Ensuite, on a pensé que la séro-négativité n'a pas existé, ce qu'il fait. Ils pensaient que cela a été facilement traitée par des formations courtes d'antibiotiques, qui, parfois, il est pas. Ensuite, il était seulement leIxodes damminicocher, dont nous savons maintenant est même pas une espèce de tique valides séparées. Si vous regardez à travers l'histoire, presque à chaque fois une déclaration dogmatique important a été fait à propos de ce que nous savons »sur cette maladie, il a été prouvé par la suite mal ou a subi d'importantes modifications. "-
Société et culture
Urbanisation et d'autres facteurs anthropiques peuvent être impliqués dans la propagation de la maladie de Lyme à l'homme. Dans de nombreuses régions, l'expansion des banlieues a conduit à la déforestation progressive des zones boisées environnantes et l'augmentation des contacts de la frontière entre les humains et les zones tic-denses. L'expansion humaine a également entraîné une réduction des prédateurs que les cerfs de chasse ainsi que des souris, les tamias et autres petits rongeurs - les principaux réservoirs de la maladie de Lyme. En conséquence de l'augmentation de contact humain avec l'hôte et de vecteur, la probabilité de transmission de la maladie a considérablement augmenté. Les chercheurs étudient les liens possibles entre le réchauffement climatique et la propagation des maladies à transmission vectorielle, dont la maladie de Lyme.
«Maladie de Lyme chronique» et post-Lyme syndrome
Le terme «maladie de Lyme chronique» est pas reconnu dans la littérature médicale. et la plupart des autorités médicales déconseillent traitement antibiotique à long terme pour la maladie de Lyme chronique, des études ont montré que la plupart des patients diagnostiqués avec «maladie de Lyme chronique" soit avoir aucune preuve objective d'une infection antérieure ou actuelle avec B. burgdorferi ou sont les patients qui devraient être classées comme ayant le syndrome post-maladie de Lyme, qui est défini comme continue ou récurrente des symptômes non spécifiques (tels que la fatigue, douleurs musculo-squelettiques, et les plaintes cognitives) chez un patient préalablement traités pour la maladie de Lyme.
Le Centre for Disease Control stipule que «environ 10 à 20% des patients traités pour la maladie de Lyme avec un 2-4 semaines de cours recommandé d'antibiotiques aura des symptômes persistants de la fatigue, de la douleur ou des douleurs articulaires et musculaires. Dans certains cas, ceux-ci peuvent dernière pendant plus de 6 mois. Bien que souvent appelé «la maladie de Lyme chronique,« cette condition est bien connu comme «syndrome de la maladie de Lyme post-traitement» (PTLDS) ". < http://www.cdc.gov/lyme/postLDS/index .html> Le terme est souvent appliqué à plusieurs ensembles différents de patients. Une utilisation se réfère aux personnes souffrant des symptômes de la maladie de Lyme au stade avancé non traité et diffusé: l'arthrite, neuropathie et / ou périphérique encéphalomyélite. Le terme est également appliqué aux personnes qui ont eu la maladie dans le passé et certains symptômes restent après un traitement antibiotique, qui est aussi appelé le syndrome post-maladie de Lyme. Un troisième et controversé utilisation du terme applique à des patients présentant des symptômes non spécifiques, tels que la fatigue, qui ne présentent pas de preuve objective qu'ils ont été infectés par la maladie de Lyme dans le passé, puisque les tests diagnostiques de l'infection sont négatifs.
Jusqu'à un tiers des patients atteints de la maladie de Lyme qui ont complété un cours de traitement antibiotique continuer à avoir des symptômes, souvent appelée «syndrome post-Lyme", tels que fatigue, troubles du sommeil, perte de connaissance, et les difficultés cognitives, avec ces symptômes étant sévère environ 2% des cas. Alors qu'il est contesté ces patients peuvent présenter des symptômes sévères, la cause et le traitement approprié est controversée. Les symptômes peuvent représenter "pour toutes fins utiles" fibromyalgie ou le syndrome de fatigue chronique. Quelques médecins attribuent ces symptômes à une infection persistante avec Borrelia , ou co-infections avec d'autres infections transmises par les tiques, comme Ehrlichia et Babesia . D'autres médecins estiment que l'infection initiale peut provoquer une réaction auto-immune qui continue à causer des symptômes graves, même après que les bactéries ont été éliminées par les antibiotiques.
Un examen a porté sur plusieurs études sur les animaux qui ont trouvé la persistance des spirochètes vivants mais handicapés suite à un traitement de B. burgdorferi infection avec des antibiotiques. Les auteurs ont noté qu'aucun des spirochètes persistants ont été associés à des tissus enflammés et ont critiqué les études pour ne pas tenir suffisamment compte des différentes pharmacodynamique et la pharmacocinétique des antibiotiques utilisés pour traiter les animaux dans les essais versus ce qui serait prévu pour être utilisé pour traiter les humains. Les auteurs ont conclu, "Il n'y a aucune preuve scientifique pour étayer l'hypothèse que ces spirochètes, devraient-ils exister chez l'homme, sont la cause du syndrome post-maladie de Lyme."
Un groupe de défense appelé le Lyme et les maladies associées Society International (ILADS) soutient la persistance de B. burgdorferi peut être responsable de manifestations de fin des symptômes de la maladie de Lyme. Il a remis en question la généralisation et la fiabilité de certains des essais ci-dessus et la fiabilité des tests de diagnostic actuels. Les autorités médicales américaines majeures, y compris les Infectious Diseases Society of America, l' American Academy of Neurology, et les National Institutes of Health, ont déclaré qu'il n'y a aucune preuve convaincante que Borrelia est impliqué dans les divers symptômes classés comme la maladie de Lyme chronique, et déconseiller traitement antibiotique à long terme comme inefficace et peut-être nuisible. Antibiothérapie prolongée présente des risques importants et peut avoir des effets secondaires dangereux. Un décès a été signalé dans un cathéter infecté comme une complication d'un cours de 27 mois des antibiotiques par voie intraveineuse pour un diagnostic non justifiée de la maladie de Lyme chronique. Études randomisées contrôlées contre placebo ont montré que les antibiotiques ne présentent aucun avantage durable chez les patients «chroniques de Lyme", note un examen des preuves des deux effets placebo et des effets négatifs importants d'un tel traitement.
Le traitement antibiotique est le pilier central dans la gestion de la maladie de Lyme. Cependant, dans les derniers stades de la borréliose, les symptômes peuvent persister malgré un traitement intensif et répété aux antibiotiques. Bien que ces symptômes chroniques sont peut-être due soit à l'auto-immunité ou de bactéries résiduelles (voir les études immunologiques ci-dessous), aucun Borrelia ADN peut généralement être détectée dans les articulations après un traitement antibiotique, ce qui suggère l'arthrite peut se poursuivre, même après que les bactéries ont été tuées. Arthrite de Lyme qui persiste après un traitement antibiotique peut être traitée avec l'hydroxychloroquine ou méthotrexate. injections de corticostéroïdes dans l'articulation touchée sont pas recommandés pour tout stade de l'arthrite de Lyme.
Les patients souffrant de maladies chroniques douleurs neuropathiques ont bien répondu à la gabapentine en monothérapie avec une douleur résiduelle après intraveineuse un traitement de la ceftriaxone dans une étude pilote. Certains antibiotiques peuvent avoir un double effet sur la maladie de Lyme, depuis la minocycline et la doxycycline ont des effets anti-inflammatoires, en plus de leurs actions antibiotiques, y compris les effets anti-inflammatoires spécifiques à l'inflammation causée par la maladie de Lyme. En effet, la minocycline a été suggéré pour d'autres maladies neurodégénératives et les troubles inflammatoires, tels que la sclérose en plaques , la maladie de Parkinson, la maladie de Huntington , la polyarthrite rhumatoïde et la SLA.
Controverse et la politique
Bien qu'il y ait un accord général sur le traitement optimal pour la maladie de Lyme précoce, il existe une controverse considérable sur l'existence, la prévalence, les critères de diagnostic, et le traitement de la maladie de Lyme «chronique». La perspective fondée sur des preuves est illustrée par un examen de 2007 dans le New England Journal of Medicine, qui a noté le diagnostic de la maladie de Lyme chronique est utilisé par quelques médecins, malgré un manque de "preuves scientifiques reproductibles ou convaincante», conduit les auteurs à décrire ce diagnostic comme «le dernier d'une série de syndromes qui ont été postulés dans une tentative d'attribuer les symptômes médicalement inexpliqués à des infections particulières." La plupart des autorités médicales d'accord avec ce point de vue: l' IDSA, l' American Academy of Neurology, les Centers for Disease Control and Prevention (CDC), et le conseiller NIH contre un traitement antibiotique à long terme pour la maladie de Lyme chronique, étant donné le manque de preuves à l'appui et les toxicités potentielles.
Une minorité considère que la maladie de Lyme chronique est responsable d'une gamme de symptômes inexpliqués, parfois chez les personnes sans aucune preuve d'infection antérieure. Ce point de vue est soutenu par de nombreux défenseurs des patients, notamment une organisation de défense des droits, l'Internationale de Lyme et les maladies associées Société. Groupes de patients, les défenseurs des patients, et le petit nombre de médecins qui soutiennent le concept de la maladie de Lyme chronique ont organisé de faire pression pour la reconnaissance de ce diagnostic, ainsi que de plaider pour la couverture d'assurance de la thérapie antibiotique à long terme, dont la plupart des assureurs nient , car il est en contradiction avec les directives des principales organisations médicales.
L'antagonisme des deux côtés de la controverse a conduit à certaines revues scientifiques utilisant comme chaire tyrannique. Un article scientifique a été 2012 intitulé «L'intimidation Borrelia: quand la culture de la science est l'objet d'attaques.". Les locataires de base de la science encouragent et exigent défi, le scepticisme et autre hypothèse. Les auteurs suggèrent qu'il n'y a aucune preuve scientifique pour opposer encore vue la chronique de Lyme controversée, le taux élevé de C6 échecs de test d'anticorps et des échecs de traitement conduisant à la persistance sont tous supportés par le Embers étude singe longtemps retardé. Les 4 financés par le fédéral traitement essais randomisés contrôlés contre placebo de post-traitement de Lyme utilisation de syndrome dans les directives de traitement de Lyme ont été critiqués et les conclusions contestées.
En 2006, Richard Blumenthal, le procureur général du Connecticut, a ouvert une enquête antitrust contre l'IDSA, accusant le panneau de la maladie de Lyme IDSA de ne pas divulguer les conflits d'intérêts et de rejeter indûment thérapies alternatives et de la maladie de Lyme chronique. L'enquête a été fermé le 1er mai 2008, sans inculpation lorsque l'IDSA convenu de soumettre à un examen de ses directives par un panel de scientifiques indépendants et les médecins qui surviendraient le 30 Juillet, 2009. Vues sur la motivation et les résultats de l'enquête varié. Blumenthal communiqué de presse a décrit l'accord comme une justification de son enquête et a répété ses allégations de conflit d'intérêts.
L'IDSA concentré sur le fait que la validité médicale des IDSA n'a pas été contestée, et il a cité l'augmentation des coûts juridiques et la difficulté de présenter des arguments scientifiques dans un cadre juridique que leur raison d'accepter le règlement. Une écriture de journaliste dans Nature Medicine suggéré certains membres IDSA peuvent ne pas avoir divulgué les conflits d'intérêts potentiels, tandis qu'un Forbes pièce décrit l'enquête de Blumenthal comme «intimidation» de scientifiques par un élu ayant des liens étroits avec les groupes de défense des droits de Lyme. Le Journal de l'American Medical Association décrit la décision comme un exemple de la «politisation de la politique de la santé» qui allait à l'encontre du poids de la preuve scientifique et peut avoir un effet paralysant sur les décisions futures par les associations médicales.
L'état du Connecticut a continué à adopter une loi le 18 Juin 2009, "pour permettre à un médecin autorisé à prescrire, d'administrer ou de délivrer des antibiotiques à long terme dans un but thérapeutique à un patient cliniquement diagnostiqué avec la maladie de Lyme." Les états de Rhode Island Californie Massachusetts et le New Hampshire ont des lois similaires.
L'examen par le groupe d'experts a été publié en 2010, avec les médecins et de scientifiques indépendants dans le panneau approuvant à l'unanimité les lignes directrices, indiquant «Pas de changements ou des révisions aux lignes directrices de Lyme 2006 sont nécessaires en ce moment," et finales traitements antibiotiques à long terme ne sont pas prouvées et potentiellement dangereux. L'IDSA a salué le rapport final, en précisant que "Notre souci numéro un est les patients que nous traitons, et nous sommes heureuses patients et leurs médecins ont maintenant une assurance supplémentaire que les lignes directrices sont médicalement son."
La campagne deMitt Romney etPaul Ryan en faveur d'une loi qui permettrait «médecins de la protection contre les poursuites pour assurer qu'ils peuvent traiter la maladie avec les antibiotiques agressifs qui sont nécessaires."
Le harcèlement des chercheurs
En 2001, Le New York Times Magazine a rapporté que Allen Steere, chef de l'immunologie et rhumatologie au Tufts Medical Centre et co-découvreur et des principaux experts sur la maladie de Lyme, avait été harcelé, traqué et menacé par les patients et les groupes de défense des patients en colère contre son refus de étayer leurs diagnostics de la maladie de Lyme «chronique» et approuver la thérapie antibiotique à long terme. Parce que cette intimidation inclus des menaces de mort, a été affecté Steere gardes de sécurité. Paul G. Auwaerter, directeur des maladies infectieuses au Johns Hopkins School of Medicine, a cité la controverse politique et des émotions fortes comme contribuant à une «atmosphère empoisonnée» autour de la maladie de Lyme, dont il croit a conduit les médecins tentent d'éviter d'avoir des patients de Lyme dans leur pratiques.

